Así lo determina un estudio reciente sobre pacientes que no necesitan insulina. En el país la enfermedad afecta al 11% de la población adulta
Además del daño a los riñones, el corazón y los problemas a la vista que puede causar la diabetes tipo 2, ahora podría agregarse el efecto negativo que tendría en los huesos. Así, al menos, lo advierte un estudio reciente presentado por investigadores norteamericanos de la Clínica Mayo.
El informe, publicado en el Journal of Bone and Mineral Research, encontró un vínculo entre la diabetes y el daño óseo tras llevar a cabo una medición directa en huesos de pacientes con diabetes tipo 2.
“Claramente, el esqueleto debe ser reconocido como otro de los blancos de las complicaciones de la diabetes”, declaró Sundeep Khosla, endocrinólogo y principal autor del estudio.
QUÉ SE SABE
Anteriormente, varios trabajos habían encontrado que los pacientes con diabetes experimentaban fracturas a niveles de densidad ósea por encima de los registrados en la población en general, lo que indicaba que podía haber alguna diferencia en la “calidad” de los huesos.
“Lo que se sabe hasta el momento es que la inflamación vascular asociada a la diabetes produciría aumento de la osteoporosis”, precisa el médico Matías Re, a cargo del Programa de Prevención, Diagnóstico y Tratamiento de la Diabetes (Prodiaba) dependiente del Ministerio de Salud bonaerense.
Para el profesional, al margen de los eventuales hallazgos presentados por el informe de la Clínica Mayo, “nunca está de más remarcar que con un buen control metabólico y un seguimiento responsable de la glucemia se evitan los factores de inflamación. Y si se evita el proceso inflamatorio, se evita cualquier padecimiento que podría afectar a la parte ósea”.
Para intentar encontrar más respuestas en torno a una enfermedad que, según los últimos datos, sólo en nuestro país ya afecta al 11% de la población adulta (ver gráfico), los investigadores estadounidenses llevaron a cabo pruebas para medir la solidez de los huesos -que incluyeron rupturas microscópicas- en 60 mujeres postmenopáusicas, 30 de ellas con diabetes tipo 2.
El estudio encontró que el grupo de mujeres con diabetes tipo 2 tenía significativamente menor solidez ósea y que estas habían experimentado un nivel de hiperglicemia más alto en los últimos 10 años.
Los investigadores destacaron la relevancia que este hallazgo puede tener en condiciones como la artritis autoinmune o la artritis reumatoide, que son tratadas con glucocorticoides.
Entre los factores de riesgo de la diabetes tipo 2 se encuentra la edad (ser mayor de 45 años), obesidad, historia familiar de diabetes, diabetes gestacional, falta de actividad física y raza u origen étnico.
Como probablemente se sepa, la diabetes es un síndrome crónico, de herencia casi siempre poligénica y aún no aclarada, que se debe a una carencia absoluta o relativa de insulina y se caracteriza por la presencia de hiperglucemia y otras alteraciones metabólicas de los lípidos y proteínas. En palabras más simples, esta enfermedad crónica se caracteriza por el aumento de los niveles de glucosa en la sangre debido a que el páncreas no produce insulina o lo hace de manera incorrecta. Por ahora, es incurable y la única forma de combatirla es no descuidar el tratamiento.
Lo interesante, como explica Re, es que la diabetes tipo 2 puede prevenirse con un plan de alimentación adecuada, el cual debería incluir el consumo de 5 porciones diarias de frutas y verduras y la incorporación de cinco porciones semanales de carnes como el pollo y el pescado. También hay que evitar el consumo de azúcares, grasas y los alimentos con alto contenido en sodio, como fiambres, embutidos, aderezos, gaseosas, productos de copetín. Y hay que hacer ejercicio: 30 minutos diarios de caminata como mínimo.
Publicado en http://www.quilmespresente.com/notas.aspx?idn=518443&ffo=20140124
El Gobierno indio planta cara al poder de las farmacéuticas
- Consejero delegado de Bayer: "No desarrollamos este medicamento para el mercado indio, sino para los pacientes occidentales que pueden permitírselo"
- Para Médicos Sin Fronteras las declaraciones de Bayer confirman los obstáculos impuestos por las grandes farmacéuticas al acceso a los medicamentos en los países empobrecidos
- Unos documentos filtrados revelan los planes del lobby farmacéutico para frenar la reforma de la ley de patentes iniciada en Suráfrica
La reducción de precio se debe a la decisión del Gobierno indio de permitir la fabricación de este medicamento a una farmacéutica de genéricos, algo legal según el acuerdo que rige la propiedad intelectual a nivel mundial. El mecanismo legislativo internacional que lo permite se llama “licencia obligatoria”. A través de ella, la empresa beneficiada podrá competir con el fabricante original de una medicina patentada a cambio de pagarle el 6% de sus ventas.
"Dekkers ha dicho que todo esto le parece un robo. El Gobierno de la India no está robando nada a Bayer, sino que utiliza un instrumento jurídico para que existan medicamentos más accesibles a las personas que lo necesitan", denuncia Judit Rius, representante en Nueva York de la Campaña de Acesso a los Medicamentos de Médicos Sin Fronteras, en conversación telefónica con Desalambre.
La decisión de la Oficina de Patentes india, anunciada en marzo de 2012, se fundamentó en que Bayer no había conseguido fijar un precio asequible para este fármaco, ni había podido asegurar cantidades suficientes dentro del país. “Llevamos años denunciando que los medicamentos que producen las compañías norteamericanas y europeas son vendidas en países en desarrollo a precios muy elevados. Esto provoca que no estén al alcance de la mayoría de la población”, clama Rius con firmeza.
“El Gobierno de India decidió aceptar y promover la competencia genérica del producto porque su monopolio provocaba que no fuese accesible para casi nadie. Cuando lo permitieron, el precio se redujo alrededor del 97% y notamos un gran aumento del acceso de este medicamento”, detalla. Entonces, Bayer contraatacó: en septiembre de 2012 compareció ante la Junta de Apelación sobre Propiedad Intelectual en Chennai. “Su objetivo era recuperar el monopolio sobre fármaco, pero fracasó”. El organismo denegó su denuncia y permitió vender más barato en el país el 'tosilato de sorafenib', este medicamento utilizado para tratar el cáncer de riñón y de hígado.
Desde Médicos Sin Fronteras destacan diferentes estrategias a través de las cuales la industria farmacéutica dificulta el acceso de los medicamentos en los países empobrecidos. "Principalmente obtener licencias para limitar la competencia de genéricos e implantar sus propios precios", cita Rius. En 1995 los países integrantes de la Organización Mundial del Comercio firmaron el acuerdo ADPIC, por el que se regula la propiedad intelectual a nivel global. El pacto obliga a los estados a otorgar patentes sobre los nuevos medicamentos, garantizando el monopolio de la farmacéutica durante 20 años. Por tanto, obtener el monopolio es legal con la justificación de recuperar el dinero invertido en I+D+I, pero existen limitaciones para impedir los abusos.
“Una vez que consiguen el monopolio, algunas intentan extender la patente por modificaciones que no existen”. Esta fue la táctica empleada por la farmaceútica Novartis. En 2006 comenzó su batalla contra la Ley de Patentes india por incluir una serie de supuestos que impedían patentar las transformaciones de medicamentos ya existentes. Finalmente, el Tribunal Supremo indio rechazó su alegación.
Escándalo de las farmacéuticas en Suráfrica
El Gobierno de Suráfrica está iniciando un proceso de endurecimiento de su legislación sobre las patentes. "Es una ley muy antigua que permite otorgar patentes casi de forma automática. No existe examen de la innovación. Si la quiere, la obtiene: en los últimos años ha habido un gran número de patentes y no existe la competencia genérica", lamenta la responsable de la Campaña de Acceso a los Alimentos.
"Desde Médicos Sin Fronteras y otras organizaciones sanitarias llevábamos años pidiendo una modificación y el país por fin empezó un proceso de cambio legislativo en el que estábamos incluidos ONG, farmacéuticas, y diferentes entidades", continúa. Pero la industria farmacéutica tenía un plan paralelo. Unos documentos filtrados en diferentes medios internacionales revelaban su intención de comenzar una campaña de relaciones públicas que contaba con un presupuesto de 600.000 dólares y que estaba financiada mayoritariamente por el lobby farmacéutico estadounidense.
¿Su objetivo? "Desestabilizar los planes del Gobierno surafricano sobre la reforma de las leyes de propiedad intelectual, permitir que sean patentados medicamentos sin prácticamente innovaciones y, con ello, elevar los precios a su antojo", zanja Rius desde Nueva York.
Bayer, sin embargo, discrepa. "Permítanme confirmar que Bayer como compañía quiere mejorar la salud y la calidad de vida de las personas con tratamientos innovadores y nos gustaría compartir con todo el mundo los frutos del progreso médico, independientemente de su origen o ingresos", defiende en su comunicado aclaratorio tras el revuelo causado, alegando sentirse "especialmente frustrado" con la decisión del Gobierno indio de no proteger su patente.
Imagen: https://www.msf.es/
Publicado en http://www.eldiario.es/desalambre/medicamento-occidentales-Bayer-mensuales-India_0_221528641.html
David Lozano, un canto a la vida
Logró más de diez títulos nacionales de mountain-bike y ciclo-cross, hasta que le diagnosticaron diabetes 1. Corre en el Novo Nordisk, un equipo americano formado por diabéticos del tipo uno, en el que todos sus ciclistas tienen esa enfermedad
24.01.14 - 07:23 - BENITO URRABURU
Su nombre prácticamente desapareció de las carreras de ciclo-cross y de mountain-bike hace dos años. El catalán, de Terrasa, David Lozano (25 años) lo había sido todo en estas dos especialidades. Logró seis títulos de campeón de España en ciclo-cross, cuatro de ellos en categoría sub 23 y dos juveniles.
En mountain-bike cosechó diez títulos en todas las categorías. De hecho, su llegada al mundo del ciclismo se produjo a los 9 años por medio del mountain-bike. La temporada pasada, de forma sorprendente, apareció en el mundo de la carretera, ¡en un equipo profesional!, el Novo Nordisk, una formación americana en la que todos sus ciclistas tienen diabetes tipo uno, que está corriendo la Vuelta a San Luis.
“Bebía doce litros de líquido al día”
Su vida cambió cuando le detectaron que tenía esa enfermedad. Había ganado muchas carreras, había corrido mundiales de ciclo-cross y mountain-bike. A los 22 años se encontró con que era diabético y se le cayo el mundo encima: «Mi padre es diabético y yo ya sabía lo que suponía esa enfermedad. Yo bebía doce litros de líquido al día. Veía que no era normal, hasta que me hice unas pruebas y salió la enfermedad. Me ingresaron en el hospital de Terrasa dos días».
Resultó un golpe brutal: « No me lo esperaba. Fue antes de correr la prueba de Igorre de ciclo-cross cuando me enteré que era diabético. Era líder del ránking de ciclo-cross de la Federación Española. Me hundí». Pasó a ser un ciclista enfermo y «lo noté. Me quedé un poco tirado. Yo vivía de lo que ganaba en premios, sobre todo en mountain-bike. Si ganaba carreras, ganaba dinero». Notó un cierto rechazó en algunas personas, en algunas instituciones: «Sí, notas, por detalles, que te ves señalado. Es como si con la mirada te dijesen, pobre, está enfermo».
Tuvo la suerte de encontrarse con Javier Megias, que durante cuatro temporadas corrió en el Saunier Duval, que también es diabético, lo que le permitió acabar corriendo en el equipo Type 1, integrado únicamente por ciclistas con esta enfermedad: «El me llevó a este mundo».
“Se me nublaba la vista”
Su vida comenzaría a girar desde ese momento a una velocidad de vértigo: «Nunca he corrido en aficionados en carretera. Nunca había estado en un equipo. El mountain-bike y el ciclo-cross son especialidades individuales. Pasé de tener que entrenar seis horas a la semana, a entrenar seis horas al día, una semana entera».
Cuenta David que «en los últimos tiempos antes de que diagnosticasen la enfermedad iba en bicicleta y no veía a un metro, se me nublaba la vista. Por eso fui a mirarme». Dice que su vida ha cambiado, pero no por la enfermedad: «Llevo un poco más de comida en carrera. Lo controló bien. Soy insulinodependiente. Por lo demás hago vida normal».
Tan bien se ha adaptado a su nueva formación que el año pasado ganó una carrera en Somerville, en los Estados Unidos. Se ha dejado ver en otras pruebas. Le ha llegado incluso alguna oferta a un ciclista que da la impresión de ser un diamante en bruto: «El año pasado corrí 70 días con este equipo, en el que estoy a gusto. El trato es excelente, pagan puntualmente. Yo antes vivía de las carreras que ganaba. Si conseguía premios, tenía dinero, sino, no. No tenía ninguna beca, ni de la Federación Española, ni de la Catalana ¡Fijate si me ha cambiado la vida! ¡Me pagan por correr!», explica.
Un cuerpo por hacer
«El cambio ha sido drástico. Pensaba que me costaría más. No sabía ni rodar en grupo. Mi cuerpo no estaba hecho a tantas horas de bicicleta. Noto que voy mejorando mucho». Corrió muchas pruebas de mountain-bike con Peter Sagan.
Le da un poco de apuro contar esa historia: «Sí, corrí con el muchas Copas del Mundo. Siempre quedaba delante de él. Eso me anima a seguir entrenando, corriendo».
Tiene una ilusión en su mente: «Quiero ganar una carrera. He pasado de ganar igual cuarenta carreras al año entre ciclo-cross y mountain-bike a no levantar los brazos más que para estirarme», comenta entre sonrisas. Quiere dejarse ver en san Luis. Luego correrá Mallorca, Vuelta a Andalucía, Vuelta a México. La Semana Coppi&Bartali, las vueltas a California, Uta, Colorado.
«El año pasado terminé la temporada con 70 días de competición y este haré ochenta. Voy a más, que es lo importante. El año pasado me cogieron cerca de la meta en dos ocasiones cuando iba escapado».
Su primera carrera como profesional fue ¡la Paris-Tours!: «Eran 270 kilómetros. El entrenamiento más largo que había hecho en 2012, cuando la corrí, era de 120 kilómetros. A seis kilómetros de la meta me quedé. Corrí con mi actual equipo que se llamaba Type 1».
Su cabeza sigue funcionandocomo la de un corredor de mountain-bike: «Si ganaba carreras, ganaba dinero. Y aquí es igual, pero no me importa hacer lo que me digan. Trabajar, estar atento a los cortes, atacar. Por lo menos ya sé ir en carrera. En la París-Tours hubo
abanicos. ¡No sabía lo que eran! Me quedé cortado hasta que entré a dar relevos. Por lo menos ahora voy cómodo en el grupo».
Cuidar las dosis de insulina
No quiere hablar mucho de su pasado como ciclista: «Gané una Copa del Mundo de mountain-bike y no se enteró nadie. Habré corrido quince mundiales entre ciclo-cross y carretera. El mountain-bike es como un sueño que te han quitado. En ciclo-cross corría cuatro o cinco carreras antes de los campeonatos y ganaba. Ahora quiero llegar lo más alto que pueda en la carretera».
El cambio que ha experimentado resulta espectacular: «No conozco la Vuelta al Bidasoa, ni las pruebas de la Copa de España, ni el Memorial Valenciaga, ni la Vuelta a Navarra, nada. No corrí en carretera. Pasé del mountain-bike a la París-Tours. Sé que cuesta creerlo, pero ahí están los datos».
La diabetes se lo permitió. «Mi vida no es extraña. Tengo que tener cuidado con las dosis de insulina. Se puede hacer una vida normal. También es cierto que tengo diabetes 1, que es la más benigna. Todos los que estamos en el equipo la tenemos. En San Luis, en el Novo Nordisk, hay dos españoles, un italiano, un belga, un holandés y, un australiano: «Hay otro equipo en América. Las enfermedades no tienen nacionalidades».
David Lozano continúa descubriendo un mundo desconocido para él en el que por el momento no ha encontrado techo.
Imagen: http://i1.ytimg.com/vi/FJiXnasstyE/maxresdefault.jpg
Publicado en http://www.diariovasco.com/20140124/deportes/ciclismo/david-lozano-201401240723.html
Bayer no produce medicamentos "para pobres"
La farmacéutica alemana se opone a las iniciativas de la India de crear 'genéricos' a precios asequibles para su población
PÚBLICO Madrid 23/01/2014
"Nosotros no desarrollamos este medicamento para los indios, lo hemos desarrollado para los pacientes occidentales que pueden permitírselo". Éstas han sido las palabras del consejero delegado de Bayer, Marijn Dekkers, en una entrevista concedida a la revista semanal Bloomberg Business Week.
Las declaraciones vienen a colación de las nuevas licencias que la India está aplicando sobre la propiedad de las patentes farmacéuticas. Algo, que irremediablemente repercutirá a favor de los fabricantes locales para que produzcan medicamentos genéricos a un precio más barato y asequible para toda la población.
En concreto, la medida está encaminada a los tratamientos contra el cáncer, VIH y diabetes según informaron dos fuentes anónimas a Business Week, pero el Gobierno indio planea ampliarlo a 20 medicamentos más.
Las nuevas licencias permitirán que cualquier empresa del país produzca esas mismas fórmulas sin el consentimiento del titular de la patente y sin recibir el correspondiente pago por su uso. La medida tiene como objeto ejercer presión sobre los fabricantes para que éstos bajen los precios y sean competitivos con los genéricos.
De este modo la India conseguiría satisfacer las necesidades de sus ciudadanos más pobres. En un país con 1.200 millones de habitantes, 65 millones padecen diabetes y 2.1 millones son portadores del VIH.
La empresa Natco Pharma fue la primera empresa nacional en obtener una de estas licencias de la oficina de patentes de la India. Gracias a ella, elaboró el genérico del Nexavar, un anti cancerígeno de Bayer que cuesta un 97% menos que el original. En 2013, Bayer decidió recurrir el caso y en la actualidad se encuentra en manos del Tribunal Superior de Bombay. Para el consejero delegado de Bayer, estas licencias son “esencialmente un robo”.
Sin embargo, desde el mundo sanitario hay quienes no piensan así. Para el doctor Manica Balasegaram, director de la Campaña de Acceso a los Medicamentos (CAME) de Médicos Sin Fronteras, “esto es un reflejo de la manera perversa en la que se desarrollan hoy en día los medicamentos. Las compañías farmacéuticas están claramente enfocadas en multiplicar las ganancias y para ello presionan de una manera enormemente agresiva con el objetivo de lograr patentes y elevar los precios.”
Para Balasegaram, está claro que las enfermedades que no reportan beneficios a las grandes farmacéuticas no entran en sus planes y los pacientes que no tienen dinero están fuera de su mercado. “Las grandes compañías farmacéuticas dicen que se preocupan por las necesidades sanitarias mundiales, pero tienen un largo historial a sus espaldas que demuestra lo contrario”, ha afirmado.
Imagen: http://www.prensabayer.com/ebbsc/cms/es/Noticias/Noticias_home/2014_01_24_Dekkers.html
Publicado en http://www.publico.es/497449/bayer-no-produce-medicamentos-para-pobres
Un corazón artificial permite a los niños llegar con garantías al trasplante
AVANCE EN EL REINA SOFÍA
24 de enero de 2.014.
El empleo de un corazón artificial permite a los pacientes pediátricos llegar con garantías al trasplante que tiene lugar un año después, como máximo, de la implantación del mecanismo.
El Hospital Reina Sofía de Córdoba, referente y pionero en Andalucía en el uso de esta técnica desde hace cinco años, ha realizado desde entonces tres intervenciones de este tipo con "total éxito".
El empleo del mecanismo permite hacer temporalmente la función de corazón al tratarse de un tipo de asistencia ventricular que sirve como puente a un futuro trasplante, de tal forma que, entre las numerosas ventajas que proporciona, destaca la posibilidad de esperar el nuevo órgano en condiciones óptimas.
La consejera de Igualdad, Salud y Políticas Sociales, María José Sánchez Rubio, ha resaltado que Andalucía es una de las cuatro comunidades autónomas que ofrece esta alternativa en España, junto a Madrid, Cataluña y Galicia.
Sánchez Rubio ha señalado la importancia que tienen estos avances, ya que permite a los pacientes "esperar con garantías el trasplante y que propiciará que tengan una vida normal".
Además de los tres casos que se han dado en Andalucía, hasta el momento en España se han logrado completar hasta 40 intervenciones con "distintos resultados", según ha apuntado el cirujano cardiovascular Jaime Casares Mediavila.
Casares ha apuntado que la miocardiopatía dilatada es la principal indicación de uso de este dispositivo, seguida de las cardiopatías congénitas, si bien su empleo es excepcional.
El uso de este tipo de intervenciones es "puntual" y requiere de un "estudio pormenorizado del estado del paciente", así como del "momento más idóneo para su implantación".
La colocación del dispositivo de larga duración, denominado "Berlin Heart", permite estabilizar a pacientes en situaciones muy comprometidas y así llegar al trasplante en condiciones aceptables, ya que la estabilidad que proporciona el corazón artificial permite esperar hasta que aparezca un donante óptimo.
Durante el tiempo que pasan conectados al corazón artificial, los menores permanecen ingresados en la UCI pediátrica del Hospital Reina Sofía hasta que la recuperación tras su retirada y después del trasplante les permite pasar a planta.
El primer andaluz en recibir un corazón artificial fue un niño de 17 meses que nació con una disposición incorrecta de la arteria coronaria izquierda y permaneció conectado al mecanismo 37 días hasta que recibió el trasplante.
La miocardiopatía dilatada, patología de muy escasa incidencia (pues afecta a 1 de cada 10.000 nacidos vivos), consiste en el deterioro de la capacidad contráctil del corazón progresivo en el tiempo y fue la malformación que requirió el uso del "Berlin Heart" en las otras dos ocasiones.
Concretamente, permitió que un niño de 5 años en 2009 y otro de 7 años a finales del pasado año, esperasen conectados a este dispositivo durante seis y casi cinco meses, respectivamente, la llegada del corazón que necesitaban.
El "Berlin Heart" es un corazón artificial paracorpóreo que se conecta al corazón a través de cánulas que consigue que la sangre se desvíe hacia el dispositivo mecánico y regrese al sistema circulatorio del paciente.
La asistencia es biventricular y permite suplantar la función del corazón durante unos meses e incluso hasta más de un año, mientras que la principal ventaja del uso de estos dispositivos es que ofrece una alternativa a personas en situación crítica que necesitan un trasplante de corazón y no están en condiciones de esperar el tiempo necesario hasta que se produzca el donante adecuado.
El programa de asistencia ventricular del Hospital Reina Sofía se completa con la terapia de oxigenación por membrana extracorpórea (ECMO), que es un dispositivo de corta duración (desde unos días hasta un mes como máximo) que sustituye temporalmente la función del corazón y los pulmones.
Publicado en http://www.diariocordoba.com/noticias/cordobalocal/corazon-artificial-permite-ninos-llegar-garantias-trasplante_856359.html
«Un simple pinchazo salva vidas»
23.01.14 - 00:19 -
LUCÍA RAMOS | GIJÓN.
El hermano de Irene Alonso padece aplasia medular desde los diez años. Ahora tiene dieciséis y poco tiempo para encontrar un donante de médula ósea que le permita superar la enfermedad. Este joven asturiano residente en Madrid, es sólo una de las muchas personas en España que necesitan un trasplante de este tipo para sobrevivir. «Actualmente nos encontramos a la cola del mundo en lo que a número de donantes de médula se refiere», lamenta Irene, quien se ha propuesto cambiar este dato, junto a los cientos de personas que conforman el colectivo 'Unidos por la médula'.
Verónica García es una de las voluntarias asturianas de este grupo que se marca como objetivo «sacar el mensaje 'dona médula' a la calle». Muchos de los voluntarios son enfermos o familiares de enfermos que necesitan un trasplante de médula, como Irene. Pero el caso de Verónica es diferente. «Llevo siendo donante de sangre y órganos desde los 18 años. No fue hasta hace seis meses cuando, gracias a la conocida campaña 'Médula para Mateo', conocí este tipo de donación», relata. La joven considera que la principal causa de que haya tan pocos donantes en España es «la falta de información».
Acabar con los mitos
Con la intención de acabar con este problema, 'Unidos por la médula' ha puesto en marcha una serie de jornadas informativas que darán mayor visibilidad a la donación de médula ósea y tratarán de desterrar algunos mitos. «El 80% de las donaciones consiste en una extracción similar a la de sangre, pero con una duración mayor. Sólo el 20% precisan una punción en las crestas ilíacas que siempre se lleva a cabo con anestesia general», explica Verónica, quien recuerda que «con un simple pinchazo se puede salvar la vida de alguien».
El próximo domingo, Verónica y otras voluntarias asturianas acudirán a El Molinón, aprovechando el partido que enfrentará al Sporting con el Recreativo de Huelva. «Estaremos en los accesos al campo repartiendo folletos y respondiendo a las preguntas que se nos planteen», explica Verónica. Además, dentro del estadio se proyectará un vídeo informativo sobre este tipo de donaciones y la falta que hacen. «Los enfermos y familiares sabemos que es casi imposible encontrar un donante compatible, por eso no nos cansamos de repetir que, cuantos más seamos, mejor», declara Irene, quien se muestra abrumada por todo el apoyo que están recibiendo por todo el país. Sin ir más lejos, la plantilla del Sporting al completo recibió ayer en Mareo a algunas de las voluntarias de 'Unidos por la médula' en Asturias y se hizo una fotografía promocional con su pancarta.
Próxima cita en febrero
Además de las acciones que cada grupo está llevando a cabo en su región, el colectivo ha organizado una jornada informativa nacional, que estará presente en numerosas ciudades españolas. La plaza del Ayuntamiento ha sido el lugar escogido por el grupo de Gijón para recibir a todo el mundo que desee participar, a partir de las 12 del mediodía.
LUCÍA RAMOS | GIJÓN.
- Voluntarias del colectivo acudirán a El Molinón el domingo para informar a los gijoneses sobre la donación de médula ósea y animarles a participar
- La plantilla del Sporting se une a la campaña solidaria de 'Unidos por la médula'
El hermano de Irene Alonso padece aplasia medular desde los diez años. Ahora tiene dieciséis y poco tiempo para encontrar un donante de médula ósea que le permita superar la enfermedad. Este joven asturiano residente en Madrid, es sólo una de las muchas personas en España que necesitan un trasplante de este tipo para sobrevivir. «Actualmente nos encontramos a la cola del mundo en lo que a número de donantes de médula se refiere», lamenta Irene, quien se ha propuesto cambiar este dato, junto a los cientos de personas que conforman el colectivo 'Unidos por la médula'.
Verónica García es una de las voluntarias asturianas de este grupo que se marca como objetivo «sacar el mensaje 'dona médula' a la calle». Muchos de los voluntarios son enfermos o familiares de enfermos que necesitan un trasplante de médula, como Irene. Pero el caso de Verónica es diferente. «Llevo siendo donante de sangre y órganos desde los 18 años. No fue hasta hace seis meses cuando, gracias a la conocida campaña 'Médula para Mateo', conocí este tipo de donación», relata. La joven considera que la principal causa de que haya tan pocos donantes en España es «la falta de información».
Acabar con los mitos
Con la intención de acabar con este problema, 'Unidos por la médula' ha puesto en marcha una serie de jornadas informativas que darán mayor visibilidad a la donación de médula ósea y tratarán de desterrar algunos mitos. «El 80% de las donaciones consiste en una extracción similar a la de sangre, pero con una duración mayor. Sólo el 20% precisan una punción en las crestas ilíacas que siempre se lleva a cabo con anestesia general», explica Verónica, quien recuerda que «con un simple pinchazo se puede salvar la vida de alguien».
El próximo domingo, Verónica y otras voluntarias asturianas acudirán a El Molinón, aprovechando el partido que enfrentará al Sporting con el Recreativo de Huelva. «Estaremos en los accesos al campo repartiendo folletos y respondiendo a las preguntas que se nos planteen», explica Verónica. Además, dentro del estadio se proyectará un vídeo informativo sobre este tipo de donaciones y la falta que hacen. «Los enfermos y familiares sabemos que es casi imposible encontrar un donante compatible, por eso no nos cansamos de repetir que, cuantos más seamos, mejor», declara Irene, quien se muestra abrumada por todo el apoyo que están recibiendo por todo el país. Sin ir más lejos, la plantilla del Sporting al completo recibió ayer en Mareo a algunas de las voluntarias de 'Unidos por la médula' en Asturias y se hizo una fotografía promocional con su pancarta.
Próxima cita en febrero
Además de las acciones que cada grupo está llevando a cabo en su región, el colectivo ha organizado una jornada informativa nacional, que estará presente en numerosas ciudades españolas. La plaza del Ayuntamiento ha sido el lugar escogido por el grupo de Gijón para recibir a todo el mundo que desee participar, a partir de las 12 del mediodía.
Hallan pistas de por qué algunos diabéticos llegan a necesitar diálisis o trasplante renal
El 33 por ciento de pacientes con diabetes tipo 2 sufre daño renal que progresa a la última fase de enfermedad renal crónica, en la cual requieren someterse a diálisis o a trasplante de riñón.
CF. | 20/01/2014 00:00
CF.
Hasta ahora se creía que la patología renal es provocada por el daño glomerular (afectación de los vasos sanguíneos del riñón), que vierte la proteína albúmina en la orina. De ahí que las actuales terapias se dirijan a tratar la albuminuria resultante pero no prevengan el fallo renal.
Un nuevo estudio, publicado en el último número de Kidney International, y llevado a cabo por científicos del Centro Joslin para la Diabetes, en Boston (Estados Unidos), ha proporcionado nuevas pistas, al comparar las huellas metabólicas de los pacientes que desarrollaron el último estadio de enfermedad renal crónica frente a las de aquéllos que no llegaron a esa fase.
Los investigadores, coordinados por Monika Niewczas, de la Escuela de Salud Pública de Harvard, también en Boston, seleccionaron 40 pacientes que permanecieron con vida y sin necesidad de diálisis o trasplante durante entre 8 y 12 años de seguimiento. Después buscaron en las muestras de plasma de estos individuos los niveles de unos 2.400 metabolitos -moléculas que se producen durante el metabolismo-. Los autores encontraron 16 moléculas de soluto urémico presentes en niveles mucho más elevados en aquellos pacientes que más adelante desarrollaron enfermedad renal crónica en fase final. De hecho, los solutos urémicos son conocidos por acumularse en el plasma cuando existe fallo renal y, a su vez, la lesión de las células tubulares del riñón constituye un mecanismo potencial por el cual aquellos metabolitos podrían desembocar en fallo renal.
METABOLITO DE LA INSULINA
Además, los investigadores hallaron una potente correlación entre las concentraciones elevadas de mio-inositol, un metabolito implicado en la señalización de la insulina y en muchos otros procesos biológicos, y la progresión a la última fase de enfermedad renal crónica. “Las alteraciones del metabolismo en general juegan un papel clave en la diabetes, y estudios como éste pueden tener un enorme potencial para desentrañar nuevas vías que conduzcan al desarrollo de medicamentos y pruebas de diagnóstico”, concluye Niewczas.
Imagen: http://www.sciencecodex.com/aggregated-images/body/pGrZ61oDQ5iv8Fm2.jpg
Publicado por http://www.correofarmaceutico.com/2014/01/20/al-dia/medicina/hallan-pistas-algunos-diabeticos-llegan-necesitar-dialisis-trasplante-renal
CF. | 20/01/2014 00:00
CF.
Hasta ahora se creía que la patología renal es provocada por el daño glomerular (afectación de los vasos sanguíneos del riñón), que vierte la proteína albúmina en la orina. De ahí que las actuales terapias se dirijan a tratar la albuminuria resultante pero no prevengan el fallo renal.
Un nuevo estudio, publicado en el último número de Kidney International, y llevado a cabo por científicos del Centro Joslin para la Diabetes, en Boston (Estados Unidos), ha proporcionado nuevas pistas, al comparar las huellas metabólicas de los pacientes que desarrollaron el último estadio de enfermedad renal crónica frente a las de aquéllos que no llegaron a esa fase.
Los investigadores, coordinados por Monika Niewczas, de la Escuela de Salud Pública de Harvard, también en Boston, seleccionaron 40 pacientes que permanecieron con vida y sin necesidad de diálisis o trasplante durante entre 8 y 12 años de seguimiento. Después buscaron en las muestras de plasma de estos individuos los niveles de unos 2.400 metabolitos -moléculas que se producen durante el metabolismo-. Los autores encontraron 16 moléculas de soluto urémico presentes en niveles mucho más elevados en aquellos pacientes que más adelante desarrollaron enfermedad renal crónica en fase final. De hecho, los solutos urémicos son conocidos por acumularse en el plasma cuando existe fallo renal y, a su vez, la lesión de las células tubulares del riñón constituye un mecanismo potencial por el cual aquellos metabolitos podrían desembocar en fallo renal.
METABOLITO DE LA INSULINA
Además, los investigadores hallaron una potente correlación entre las concentraciones elevadas de mio-inositol, un metabolito implicado en la señalización de la insulina y en muchos otros procesos biológicos, y la progresión a la última fase de enfermedad renal crónica. “Las alteraciones del metabolismo en general juegan un papel clave en la diabetes, y estudios como éste pueden tener un enorme potencial para desentrañar nuevas vías que conduzcan al desarrollo de medicamentos y pruebas de diagnóstico”, concluye Niewczas.
Imagen: http://www.sciencecodex.com/aggregated-images/body/pGrZ61oDQ5iv8Fm2.jpg
Publicado por http://www.correofarmaceutico.com/2014/01/20/al-dia/medicina/hallan-pistas-algunos-diabeticos-llegan-necesitar-dialisis-trasplante-renal
Biomarcadores de microARN pueden ayudar a detectar precozmente el cáncer pancreático
Redacción. Madrid | 22/01/2014 00:00
Investigadores del Hospital Universitario de Copenhague han identificado conjuntos de microARN en sangre que permiten discernir qué personas padecen cáncer de páncreas y cuáles no.
Sus resultados, todavía preliminares y muy lejos de la aplicación clínica, se publican hoy en JAMA
El equipo de Nicolai Schultz examinó el microARN en la sangre total de 409 pacientes con cáncer pancreático y compararon estas muestras con las de 312 individuos sanos y 25 con pancreatitis crónica.
También midieron la presencia del antígeno cancerígeno 19.9 (CA19.9), que se encuentra elevado en aproximadamente el 80 por ciento de los afectados por cáncer de páncreas. El principal resultado fue la identificación de dos nuevos conjuntos de microARN con potencial diagnóstico en tumores pancreáticos.
CIRUGÍA
Los autores consideran que los biomarcadores hallados podrían servir para "diagnosticar a más pacientes con cáncer pancreático, algunos de ellos en una fase precoz, y, de esta manera, incrementar el número de enfermos que pueden ser operados y, posiblemente, curados de esta enfermedad". El siguiente paso será investigar las implicaciones clínicas de los marcadores y averiguar la información que añaden a la determinación sérica de CA 19.9.
Imagen: http://www.genengnews.com/media/images/analysisandinsight/Jan22_2014_46398745_TumorCell_CancerVaccine2261602401.jpg
Publicado en http://oncologia.diariomedico.com/2014/01/22/area-cientifica/especialidades/oncologia/investigacion/biomarcadores-microarn-detectar-precozmente-cancer-pancreatico
Investigadores del Hospital Universitario de Copenhague han identificado conjuntos de microARN en sangre que permiten discernir qué personas padecen cáncer de páncreas y cuáles no.
Sus resultados, todavía preliminares y muy lejos de la aplicación clínica, se publican hoy en JAMA
El equipo de Nicolai Schultz examinó el microARN en la sangre total de 409 pacientes con cáncer pancreático y compararon estas muestras con las de 312 individuos sanos y 25 con pancreatitis crónica.
También midieron la presencia del antígeno cancerígeno 19.9 (CA19.9), que se encuentra elevado en aproximadamente el 80 por ciento de los afectados por cáncer de páncreas. El principal resultado fue la identificación de dos nuevos conjuntos de microARN con potencial diagnóstico en tumores pancreáticos.
CIRUGÍA
Los autores consideran que los biomarcadores hallados podrían servir para "diagnosticar a más pacientes con cáncer pancreático, algunos de ellos en una fase precoz, y, de esta manera, incrementar el número de enfermos que pueden ser operados y, posiblemente, curados de esta enfermedad". El siguiente paso será investigar las implicaciones clínicas de los marcadores y averiguar la información que añaden a la determinación sérica de CA 19.9.
Imagen: http://www.genengnews.com/media/images/analysisandinsight/Jan22_2014_46398745_TumorCell_CancerVaccine2261602401.jpg
Publicado en http://oncologia.diariomedico.com/2014/01/22/area-cientifica/especialidades/oncologia/investigacion/biomarcadores-microarn-detectar-precozmente-cancer-pancreatico
La diabetes y la salud de los riñones
La afectación renal de la diabetes da lugar a la nefropatía renal, que conduce a un fallo renal y requiere tratamiento
07.01.14 - 00:37 -
CARLOS GÓMEZ ALAMILLO - ESPECIALISTA EN NEFROLOGÍA | LOGROÑO.
La diabetes es una de las principales causas de desarrollo de enfermedad renal, es decir, la afectación renal de la diabetes da lugar a la denominada nefropatía diabética que conduce a un fallo renal y en ocasiones a la necesidad de tratamiento a través de la diálisis y el trasplante.
La causa de la 'diabetes mellitus', así denominada en términos médicos, es consecuencia de un daño en las células beta del páncreas, especializadas en la producción de insulina, con un aumento consiguiente de la glucosa en sangre. No vamos a ir más allá en un tema que correspondería a los endocrinólogos, salvo recordar que existen dos tipos de diabetes: la tipo 1 o diabetes juvenil, de origen inmunológico; y la diabetes tipo 2 o diabetes del adulto. En la segunda, las causas son múltiples, pero pueden resumirse en un agotamiento de las células beta en su capacidad de producción de insulina debido a unas exigencias excesivas por el aumento del consumo calórico por encima de nuestra evolución como especie (nuestros antepasados consumían las mismas o más calorías para surtirse de alimento y nosotros ahora gastamos unas cuantas calorías para adquirir un montón de ellas en el supermercado), a lo que se añade una resistencia de nuestros tejidos a la acción de la insulina, teniendo que ver en ello la obesidad.
Dicho esto, nos centraremos en la nefropatía diabética y en indagar en los caminos por los cuales esta enfermedad afecta al riñón, pero vamos a hacerlo contestándonos a una serie de preguntas que me haría no como médico, sino como diabético.
¿Cómo afecta la diabetes al riñón?
La diabetes provoca elevadas concentraciones de glucosa en la sangre y esto da lugar a la transformación de ciertas proteínas que contribuyen a la puesta en acción de sustancias que dañan la estructura de los glomérulos o nefronas, que son las unidades funcionales de los riñones. Como consecuencia de ello se pierden proteínas por la orina, primero en pequeñas cantidades (microalbuminuria) y luego en mayor cuantía, dando lugar a la aparición de hinchazón en piernas; tras ello, la función de los riñones se va perdiendo hasta desaparecer. Normalmente, se produce daño renal a partir de los 10 años de evolución de la diabetes, pudiéndose ya manifestar clínicamente a los 20 años del comienzo. La lesión de las arterias, que es más frecuente en los diabéticos, y la hipertensión arterial contribuyen de manera importante a la pérdida de la función renal.
¿La diabetes tipo 1 y la tipo 2 son igual de perjudiciales para el riñón?
La diabetes tipo 1 y 2 tienen un origen diferente como ya hemos comentado, pero un denominador común es la falta de insulina en el páncreas por lo que su consecuencia, la glucosa en sangre elevada, es la misma y por tanto el daño al riñón indistinguible. La diabetes tipo 1 es mucho menos frecuente que la tipo 2, la cual está aumentando de manera importante. Ambas enfermedades son hoy día, en los países desarrollados, la primera causa de insuficiencia renal total con la necesidad consiguiente de diálisis. En concreto, en España, según el Registro Nacional de Enfermedad Renal (RER), supone casi un 25% de todas las personas que precisan diálisis.
¿Siempre que tengo diabetes se ve afectado el riñón?
Afortunadamente, no. Si se mantiene la glucosa en sangre en su rango normal (60-110 mg/dL) se puede demorar o prevenir la nefropatía diabética. Por el contrario, influye negativamente en la evolución del daño renal el mal control de la diabetes y la aparición de hipertensión arterial. Se sabe además que el tabaco por sí mismo es un factor de riesgo para la nefropatía diabética. Alrededor de un 20 a un 30% de pacientes con diabetes tipo 1 desarrollarán nefropatía diabética; aunque el porcentaje de diabetes tipo 2 que desarrolla nefropatía diabética es más pequeño, dado que es mucho más frecuente, los diabéticos tipo 2 constituyen la mitad de los diabéticos con nefropatía que llegan a necesitar diálisis.
¿Si se ven afectados otros órganos, cómo influye en mi futuro?
La diabetes es una enfermedad generalizada, o dicho de otra manera, afecta a la totalidad del organismo en mayor o menor medida. Así se pueden ver afectados los nervios (neuropatía diabética), la vista (retinopatía diabética), el aparato digestivo (gastroparesia o enlentecimiento del movimiento gástrico), los pies (pie diabético). Como ya hemos dicho, la hipertensión y la arteriosclerosis añaden gravedad a estos procesos, sobre todo al riego arterial (las coronarias, los propios riñones, las piernas). Es lógico pensar que a más daño, el pronóstico es peor, por lo que es obligado que el paciente diabético tenga un cuidado constante de su cuerpo, controlando su dieta y peso, sus hábitos personales como el ejercicio físico y con restricción moderada de proteínas en la dieta en caso de insuficiencia renal.
¿Necesitaría la diálisis?
Llegado el caso, sí. En el caso de que sea de los 2 a 3 pacientes de cada 10 que desarrollan insuficiencia renal, la diálisis sería necesaria y se podría hacer bien a través del peritoneo (diálisis peritoneal) o con riñón artificial (hemodiálisis), siendo el futuro bastante similar al del resto de pacientes con insuficiencia renal de otra causa. Una cosa es importante: que el paciente con nefropatía diabética debe iniciar la diálisis precozmente, es decir cuando aún no sea de necesidad vital.
¿Me podrían hacer un trasplante?, ¿de riñón o de riñón y páncreas?
En los pacientes con diabetes tipo 1 e insuficiencia renal, existen las siguientes opciones: el trasplante simultáneo de riñón y páncreas o el trasplante primero de riñón y luego de páncreas (este último se realiza generalmente cuando los pacientes reciben un riñón de donante vivo). En los diabéticos tipo 1, el trasplante de páncreas y riñón se debe considerar un objetivo de primera línea porque ofrece el mejor grado de rehabilitación, ya que incluso se pueden detener o a veces mejorar las complicaciones generales de la diabetes. Esta opción debe ser discutida desde el principio con el paciente y su familia. El trasplante de páncreas se empieza a considerar en los diabéticos tipo 2.
¿Si me trasplantaran un páncreas antes de que me fallen los riñones, me evitaría pasar por todos los riesgos de la enfermedad renal de la diabetes?
El trasplante de páncreas es el único tratamiento que logra independencia de insulina. Aunque recientemente, se intentó el trasplante de islotes de células beta, el rechazo casi general de estas células ha hecho que se haya abandonado esta práctica por el momento. Actualmente, no se han establecido indicaciones para el trasplante de páncreas en diabéticos sin insuficiencia renal; únicamente se ofrece a los pacientes con diabetes extremadamente frágil y documentados episodios de hipoglucemia sin síntomas anteriores.
En resumen, la diabetes no conlleva que inexorablemente se acabe con insuficiencia renal; hoy día un mejor control y más posibilidades de tratamiento hacen que se retrase en muchos casos el daño renal, Asimismo, en caso de llegar a la insuficiencia renal, la calidad de vida se aproxima a la de la población general en diálisis y el trasplante precoz de riñón y páncreas, que se está generalizando en nuestro país, aporta una esperanza de vida larga y de calidad para esta enfermedad.
Imagen: http://www.fundaciondiabetes.org/activ/diamundial/dmd03/dmd03.htm
Publicado en http://www.larioja.com/v/20140107/sociedad/diabetes-salud-rinones-20140107.html
La Comisión Europea aprueba la comercialización de Xigduo para el tratamiento de diabetes tipo 2
EL GLOBAL / Madrid
@ElGlobalNet
miércoles, 22 de enero de 2014 / 10:00
La alianza AstraZeneca y Bristol-Myers Squibb (BMS) ha anunciado que Xigduo (dapagliflozina y metformina clorhidrato en 5mg/850mg y tabletas 5mg/1000mg ) ha conseguido la autorización de comercialización de la Comisión Europea para el tratamiento de la diabetes tipo 2 en la Unión Europea. El fármaco combina dapagliflozina, un inhibidor selectivo y reversible de SGLT2, con clorhidrato de metformina en una dosis que debe ser consumida dos veces al día . Esta es la primera aprobación para una combinación de dosis fija de un inhibidor de SGLT2 y metformina.
"Xigduo es una importante adición a la gama de medicamentos para ayudar a los pacientes a manejar el control glucémico. Somos conscientes de que no todos los pacientes son iguales y que se necesitan diferentes tratamientos" , dijo Elisabeth Bjork , vicepresidenta y jefe del área de desarrollo de Fase Tardía Cardiovascular y Metabólica de AstraZeneca.
Por último, cabe destacar que la alianza está en su última fase de existencia ya que Astrazeneca ha adquirido la participación de BMS y se quedará sola en el proyecto.
Imagen: http://www.thepharmaletter.com/media/image/astrazeneca-location-big.jpg
Fuente: http://www.elglobal.net/noticias-medicamento/2014-01-22/industria-farmaceutica/la-comision-europea-aprueba-la-comercializacion-de-xigduo-para-el-tratamiento-de-diabetes-tipo-2/pagina.aspx?idart=810177
@ElGlobalNet
miércoles, 22 de enero de 2014 / 10:00
La alianza AstraZeneca y Bristol-Myers Squibb (BMS) ha anunciado que Xigduo (dapagliflozina y metformina clorhidrato en 5mg/850mg y tabletas 5mg/1000mg ) ha conseguido la autorización de comercialización de la Comisión Europea para el tratamiento de la diabetes tipo 2 en la Unión Europea. El fármaco combina dapagliflozina, un inhibidor selectivo y reversible de SGLT2, con clorhidrato de metformina en una dosis que debe ser consumida dos veces al día . Esta es la primera aprobación para una combinación de dosis fija de un inhibidor de SGLT2 y metformina.
"Xigduo es una importante adición a la gama de medicamentos para ayudar a los pacientes a manejar el control glucémico. Somos conscientes de que no todos los pacientes son iguales y que se necesitan diferentes tratamientos" , dijo Elisabeth Bjork , vicepresidenta y jefe del área de desarrollo de Fase Tardía Cardiovascular y Metabólica de AstraZeneca.
Por último, cabe destacar que la alianza está en su última fase de existencia ya que Astrazeneca ha adquirido la participación de BMS y se quedará sola en el proyecto.
Imagen: http://www.thepharmaletter.com/media/image/astrazeneca-location-big.jpg
Fuente: http://www.elglobal.net/noticias-medicamento/2014-01-22/industria-farmaceutica/la-comision-europea-aprueba-la-comercializacion-de-xigduo-para-el-tratamiento-de-diabetes-tipo-2/pagina.aspx?idart=810177
El Hospital de A Coruña realiza el primer trasplante renal cruzado de Galicia
Un miembro de la pareja dona a un desconocido y, a su vez, un allegado de éste hace lo mismo con el otro enfermo - El centro coruñés es el cuarto hospital con más trasplantes de España
ana ramil | a coruña 21.01.2014 | 03:49
El 'intercambio' de órganos se produjo en diciembre entre una pareja de Vigo y otra de Barcelona
Médicos del Complexo Hospitalario Universitario de A Coruña (Chuac) realizaron en diciembre el primer trasplante renal cruzado de Galicia entre una pareja de Vigo y una de Barcelona, según informó ayer el coordinador de trasplantes del centro, Antón Fernández, durante la presentación del balance de su departamento en 2013. "El donante se encuentra bien y el receptor ya tiene una función renal correcta", señaló.
El programa de trasplante renal cruzado se puso en marcha en 2009 en toda España, donde el pasado año se realizaron 45 intervenciones de este tipo. Las parejas que participan -formadas por un donante y un receptor del órgano- se incorporan a un registro estatal hasta que aparece otra pareja compatible con la que hacer el intercambio. "Suelen ser pacientes con muchas incompatibilidades, con altas tasas de anticuerpos", señala Fernández, quien explica el complejo protocolo que rodea a estas operaciones. "La extración del órgano se realizó aquí. Un avión lo envió al centro de Barcelona para su implantación y ese mismo avión trajo el otro órgano hasta aquí", resaltó.
El trasplante cruzado forma parte del programa de donante vivo, un tipo de intervenciones que no deja de aumentar en el Chuac. El hospital realizó 28 trasplantes renales de donante vivo en 2013 -lo que le sitúa como el cuarto hospital con más operaciones de este tipo a nivel estatal- en un incremento constante: 16 en 2009, 19 en 2010 y 24 en 2011 y 2012. "Uno de cada cuatro trasplantes de riñón ya son a través de donante vivo. Estamos por encima del objetivo fijado por la Organización Nacional de Trasplantes (15%)", señaló Fernández, quien también resaltó que el Chuac es pionero a nivel estatal en el abordaje de trasplantes renales incompatibles, es decir, cuando el paciente es incompatible por el grupo sanguíneo o porque tiene altas tasas de anticuerpos que se precisan eliminar antes de la operación. El hospital realizó 40 operaciones de este tipo el pasado año.
A nivel global, el Chuac realizó 220 trasplantes en 2013 -108 de riñón, 20 de corazón, 42 de pulmón, cuatro de páncreas y 46 de hígado-, lo que supone llegar a los 4.764 desde que en 1981 se realizó la primera operación de este tipo en A Coruña y ser el cuarto hospital con más operaciones de este tipo, sólo por debajo del Doce de Octubre (Madrid), La Fe (Valencia) y el Clínic (Barcelona). "Si 2014 es un buen año esperamos llegar a la cifra mágica de 5.000 trasplantes", señaló Fernández, quien detalló que en el último año se produjeron también cinco trasplantes infantiles -tres de corazón y uno de riñón- y otros cinco combinados (un hepático-renal, otro cardio-renal y tres de páncreas y riñón).
La dirección del hospital realiza un balance positivo de este último año de trasplantes en el que se mantuvo una tasa baja de negativas familiares -el 11%- mientras que la cifra de donantes cadáver aumentó un 33% hasta los 24. Antón Fernández destacó el cambio en el perfil de donante. "El 79% de los donantes falleció a causa de un accidente cerebrovascular y tan sólo un 4% tenía un traumatismo craneoencefálico debido a las campañas de tráfico y seguridad vial", señaló y añadió: "La edad media subió a los 57,5 años. El donante más joven tenía seis años y el mayor, 77".
En cuanto a la lista de espera, en la actualidad hay 265 pacientes que aguardan por un riñón, 40 por un pulmón y un hígado -20 por cada órgano-, seis por un corazón y siete por un páncreas.
Publicado en http://www.laopinioncoruna.es/sociedad/2014/01/21/hospital-coruna-realiza-primer-trasplante/803655.html
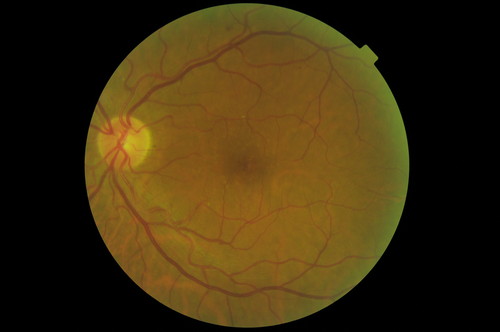
Teleoftalmología para prevenir la retinopatía diabética
El IOBA y la empresa eDiagnostic desarrollan un proyecto piloto de telemedicina en las localidades vallisoletanas de Medina de Rioseco, Peñafiel y Tordesillas
Valladolid, Martes, 21 de enero de 2014
Cristina G. Pedraz/DICYT
Según la Organización Mundial de la Salud (OMS), la diabetes afecta a más de 346 millones de personas en el mundo. En España, la incidencia se sitúa en torno a un 13’8 por ciento y se prevé un aumento significativo en los próximos años. En este sentido, la retinopatía diabética es una de las complicaciones más frecuentes asociadas a la diabetes y supone la principal causa de ceguera en la población en edad laboral activa (entre 25 y 65 años) en los países industrializados. Por ello, es importante controlar la salud visual de esta población, realizando al menos a un examen oftalmológico al año que permita detectar precozmente la enfermedad.
Con el objetivo de facilitar la realización de este tipo de exámenes, el Instituto de Oftalmobiología Aplicada (IOBA) de la Universidad de Valladolid y la empresa eDiagnostic han puesto en marcha un proyecto piloto de teleoftalmología en tres centros de salud de la provincia de Valladolid, en Medina de Rioseco, Peñafiel y Tordesillas. Como explica a DiCYT Diana Bravo, responsable del proyecto por parte de eDiagnostic, “el objetivo es acercar la atención oftalmológica a mayores rangos de población y en relación a un problema de máxima actualidad como es la retinopatía diabética, teniendo en cuenta que la diabetes está incrementando su incidencia”.
El proyecto, que surgió hace ahora un año, se basa así en la telemedicina para diagnosticar precozmente patología retiniana en pacientes diabéticos. “La retinopatía diabética tiene actualmente tratamiento y si se diagnostica precozmente el pronóstico de la enfermedad es bastante bueno, pero si el diagnóstico se realiza en fases más avanzadas la pérdida de visión puede ser ya irreversible”, asegura la experta.
La iniciativa consiste en la atención de los pacientes diabéticos en los centros de salud de estas tres localidades de la provincia. En estos centros de Atención Primaria se realiza una exploración de fondo de ojo (los tres centros disponen de un retinógrafo no midriático, una cámara que permite tomar imágenes digitales del fondo de ojo). La fotografía, junto con la historia clínica, se transmite a los oftalmólogos del Hospital Clínico Universitario de Valladolid a través de una plataforma online y son éstos quienes realizan un diagnóstico.
“No todos los pacientes a los que se detecta la enfermedad tienen que pasar a Atención Especializada sino que pueden ser controlados y monitorizados desde Atención Primaria. Esto supone varias ventajas tanto para los pacientes, que no tienen que desplazarse y evitan las largas listas de espera, como para el sistema sanitario ya que no se saturan las listas de Atención Especializada, y solo se deriva a aquellos pacientes que necesiten ya recibir tratamiento”, detalla Bravo.
Aunque ya se han realizado en diversas regiones españolas otras experiencias similares que no han tenido continuidad en el tiempo, el objetivo de este proyecto es consolidar un programa de teleoftalmología al que puedan adherirse todos los centros de salud que dispongan de un retinógrafo. De este modo, “aunque el proyecto piloto en Medina de Rioseco, Tordesillas y Peñafiel está en fase de finalización, se espera evaluar sus resultados y plantear un estudio con el fin de implementar el programa definitivamente en éstos y en otros centros de salud”.
Valladolid, Martes, 21 de enero de 2014
Cristina G. Pedraz/DICYT
Según la Organización Mundial de la Salud (OMS), la diabetes afecta a más de 346 millones de personas en el mundo. En España, la incidencia se sitúa en torno a un 13’8 por ciento y se prevé un aumento significativo en los próximos años. En este sentido, la retinopatía diabética es una de las complicaciones más frecuentes asociadas a la diabetes y supone la principal causa de ceguera en la población en edad laboral activa (entre 25 y 65 años) en los países industrializados. Por ello, es importante controlar la salud visual de esta población, realizando al menos a un examen oftalmológico al año que permita detectar precozmente la enfermedad.
Con el objetivo de facilitar la realización de este tipo de exámenes, el Instituto de Oftalmobiología Aplicada (IOBA) de la Universidad de Valladolid y la empresa eDiagnostic han puesto en marcha un proyecto piloto de teleoftalmología en tres centros de salud de la provincia de Valladolid, en Medina de Rioseco, Peñafiel y Tordesillas. Como explica a DiCYT Diana Bravo, responsable del proyecto por parte de eDiagnostic, “el objetivo es acercar la atención oftalmológica a mayores rangos de población y en relación a un problema de máxima actualidad como es la retinopatía diabética, teniendo en cuenta que la diabetes está incrementando su incidencia”.
El proyecto, que surgió hace ahora un año, se basa así en la telemedicina para diagnosticar precozmente patología retiniana en pacientes diabéticos. “La retinopatía diabética tiene actualmente tratamiento y si se diagnostica precozmente el pronóstico de la enfermedad es bastante bueno, pero si el diagnóstico se realiza en fases más avanzadas la pérdida de visión puede ser ya irreversible”, asegura la experta.
La iniciativa consiste en la atención de los pacientes diabéticos en los centros de salud de estas tres localidades de la provincia. En estos centros de Atención Primaria se realiza una exploración de fondo de ojo (los tres centros disponen de un retinógrafo no midriático, una cámara que permite tomar imágenes digitales del fondo de ojo). La fotografía, junto con la historia clínica, se transmite a los oftalmólogos del Hospital Clínico Universitario de Valladolid a través de una plataforma online y son éstos quienes realizan un diagnóstico.
“No todos los pacientes a los que se detecta la enfermedad tienen que pasar a Atención Especializada sino que pueden ser controlados y monitorizados desde Atención Primaria. Esto supone varias ventajas tanto para los pacientes, que no tienen que desplazarse y evitan las largas listas de espera, como para el sistema sanitario ya que no se saturan las listas de Atención Especializada, y solo se deriva a aquellos pacientes que necesiten ya recibir tratamiento”, detalla Bravo.
Aunque ya se han realizado en diversas regiones españolas otras experiencias similares que no han tenido continuidad en el tiempo, el objetivo de este proyecto es consolidar un programa de teleoftalmología al que puedan adherirse todos los centros de salud que dispongan de un retinógrafo. De este modo, “aunque el proyecto piloto en Medina de Rioseco, Tordesillas y Peñafiel está en fase de finalización, se espera evaluar sus resultados y plantear un estudio con el fin de implementar el programa definitivamente en éstos y en otros centros de salud”.
| Proyecto premiado | |
| El proyecto obtuvo recientemente un premio en las V Jornadas de Investigación en Atención Familiar y Comunitaria, organizadas por la Sociedad Castellana y Leonesa de Medicina de Familia y Comunitaria con la colaboración de la Junta de Castilla y León y Sacyl, celebradas en la Facultad de Medicina de Valladolid, al que se presentaron otros 15 proyectos. Así, el proyecto Análisis de un sistema de teleoftalmología destinado a la detección de retinopatía diabética. Pilotaje en tres zonas básicas de salud de CyL: Medina de Rioseco, Peñafiel y Tordesillas resultó galardonado por la utilización de las ventajas de la telemedicina para fomentar el cribado sistemático de los pacientes diabéticos y detectar precozmente la retinopatía diabética. El cribado sistemático es un criterio utilizado como indicador de calidad del proceso asistencial del paciente diabético. Por ello, el porcentaje de pacientes a quienes se ha revisado el fondo de ojo es un indicador de proceso. Desgraciadamente no todos los pacientes con DM se revisan periódicamente la visión, tal como recomiendan los organismos sanitarios. Los motivos son diversos, entre ellos destacan la ausencia de síntomas en las fases iniciales de la RD, la falta de educación diabetológica de los pacientes y médicos, y las barreras geográficas. Además la elevada y creciente prevalencia de la enfermedad, hace que el número de revisiones requeridas para realizar un control anual, exceda las posibilidades asistenciales actuales de las unidades de oftalmología utilizando las técnicas clásicas de diagnóstico. Para mejorar el despistaje en la población general, se ha propuesto en los últimos años recurrir a programas de teleoftalmología y conseguir de este modo que todos los pacientes diabéticos se sometan al menos a un examen oftalmológico anual y que sólo los pacientes con signos de enfermedad sean remitidos a los servicios de oftalmología. Publicado en http://www.dicyt.com/noticias/teleoftalmologia-para-prevenir-la-retinopatia-diabetica Nota de la autora del blog: En Andalucía, desde Atención Primaria, llevamos años realizando fondos de ojo a diabéticos en sus propios centros de Salud, facilitándoles así el acceso a esta prueba especializada, y evitándoles desplazamientos hasta los hospitales de referencia. La imagen se captura en Primaria. Se envía al hospital de referencia a la Unidad de Gestión Clínica de Oftalmología. Cada retinografía informada pasa, a través del programa Diraya, a manos del médico de Atención Primaria de cada diabético, y es éste el que le comunica a su paciente la necesidad o no de iniciar tratamiento, siguiendo las indicaciones de los especialistas. Se previene, de esta forma, el impacto de la ceguera en este tipo de pacientes, de forma sencilla. Esperemos que el modelo andaluz se exporte al resto de las Comunidades Autónomas españolas, con competencias en materia de Sanidad. Beatriz González Villegas. |
Cinco avances científicos que prometen cura para enfermedades crónicas
LMO Actualizado miércoles 22 enero 2014
Según reveló la revista Time, durante el 2014 se estudia lanzar cinco avances científicos sobre enfermedades como Hepatitis C , Malaria, Diabetes Tipo 2 entre otras que afectan a millones de personas y que serán determinantes para el tratamiento definitivo de estos males.
La era de las drogas llamadas "blockbuster", aquellas que generan billones de dólares a los laboratorios más importantes del mundo por su popularidad en ventas y nivel de conocimiento sobre todo en el tratamiento de las enfermedades crónicas , tal vez esté llegando a su fin, sentenció en un artículo de la revista Time la periodista especializada Alice Park. Pero esto no significa que la innovación científica esté detenida, sino más bien todo lo contrario.
Aquí presentamos los cinco tratamientos científicos nuevos que prometen revolucionar el mercado farmacéutico global y cambiar la vida de millones de personas.
Una válvula que puede reparar el corazón: Desde la empresa Medtronic especializada en tecnología médica se anunció el inminente lanzamiento de un aparatito que "nadará" dentro de las arterias del corazón ayudando al correcto funcionamiento del flujo sanguíneo, y así reparar los vasos sanguíneos deteriorados del corazón. Una condición fatal para los pacientes que sufren de problemas agudos coronarios. Este sistema, llamado CoreValve, ya ha sido probado por 50.000 pacientes fuera de los Estados Unidos.
Nuevas drogas combinadas que detienen la Hepatitis C: En octubre pasado ya fue aprobado por la máxima autoridad de Salud de los Estados Unidos - la US Food and Drug Administration (FDA) - el primer tratamiento oral para esta infección viral que causa la inflamación del hígado en 3,2 millones sólo de norteamericanos. Las nuevas drogas se llaman Simeprevir y Sofosbuvir y funcionan efectivamente combinadas con la terapia ya existente con Interferon o Ribavirin. Los estudios científicos indicaron que acortan el tiempo de tratamiento de un año a doce semanas y puede curar hasta el 80 por ciento de los casos.
Una vacuna contra la malaria: Esta sí que es una noticia que puede cambiar la vida de más de 219 millones de personas alrededor del globo y sobre todo golpea de manera más directa y dura a las regiones de África y Asia Pacífico. De manera que la Agencia Europea de Medicina y la FDA están repasando los datos sobre Mosquirix, una vacuna patentada por el laboratorio GlaxoSmithKline (GSK) que es la primera contra un parásito y la primera que protege contra la malaria. La inyección puede bajar el riesgo de contraer la enfermedad y el riesgo de mortalidad de la misma en un 46 por ciento, sobre todo entre la población infantil, donde el parásito es una epidemia.
Un tratamiento más simple para la Diabetes tipo 2: Tomar píldoras de manera diaria tal puede quedar como una foto del pasado para los pacientes que padecen la Diabetes de Tipo 2 si el Albiglutide, también en manos del laboratorio GSK reciba la aprobación de la FDA. Esta nueva droga que se tomará una vez a la semana, obstaculiza al receptor del Glucagon y baja la producción de glucosa del hígado. Actualmente, las drogas similares que existen en el mercado tienen que ser ingeridas dos veces al día.
Una droga más efectiva para el cáncer de mama: Actualmente las drogas Herceptin y Tykerb ya se utilizan para enfrentar el 30 por ciento de los cánceres de mama que contienen proteínas HER2, pero aún hay muchos tumores que terminan resistentes a estas drogas. El Dacomitinib es el lanzamiento para este año que promete el laboratorio Pfizer y se enfoca justamente en varias formas de las proteínas HER2, apostando a que la resistencia sea menos probable.
(Infobae)
Publicado en http://www.misionesonline.net/noticias/22/01/2014/cinco-avances-cient-ficos-que-prometen-cura-para-enfermedades-cr-nicas
Según reveló la revista Time, durante el 2014 se estudia lanzar cinco avances científicos sobre enfermedades como Hepatitis C , Malaria, Diabetes Tipo 2 entre otras que afectan a millones de personas y que serán determinantes para el tratamiento definitivo de estos males.
La era de las drogas llamadas "blockbuster", aquellas que generan billones de dólares a los laboratorios más importantes del mundo por su popularidad en ventas y nivel de conocimiento sobre todo en el tratamiento de las enfermedades crónicas , tal vez esté llegando a su fin, sentenció en un artículo de la revista Time la periodista especializada Alice Park. Pero esto no significa que la innovación científica esté detenida, sino más bien todo lo contrario.
Aquí presentamos los cinco tratamientos científicos nuevos que prometen revolucionar el mercado farmacéutico global y cambiar la vida de millones de personas.
Una válvula que puede reparar el corazón: Desde la empresa Medtronic especializada en tecnología médica se anunció el inminente lanzamiento de un aparatito que "nadará" dentro de las arterias del corazón ayudando al correcto funcionamiento del flujo sanguíneo, y así reparar los vasos sanguíneos deteriorados del corazón. Una condición fatal para los pacientes que sufren de problemas agudos coronarios. Este sistema, llamado CoreValve, ya ha sido probado por 50.000 pacientes fuera de los Estados Unidos.
Nuevas drogas combinadas que detienen la Hepatitis C: En octubre pasado ya fue aprobado por la máxima autoridad de Salud de los Estados Unidos - la US Food and Drug Administration (FDA) - el primer tratamiento oral para esta infección viral que causa la inflamación del hígado en 3,2 millones sólo de norteamericanos. Las nuevas drogas se llaman Simeprevir y Sofosbuvir y funcionan efectivamente combinadas con la terapia ya existente con Interferon o Ribavirin. Los estudios científicos indicaron que acortan el tiempo de tratamiento de un año a doce semanas y puede curar hasta el 80 por ciento de los casos.
Una vacuna contra la malaria: Esta sí que es una noticia que puede cambiar la vida de más de 219 millones de personas alrededor del globo y sobre todo golpea de manera más directa y dura a las regiones de África y Asia Pacífico. De manera que la Agencia Europea de Medicina y la FDA están repasando los datos sobre Mosquirix, una vacuna patentada por el laboratorio GlaxoSmithKline (GSK) que es la primera contra un parásito y la primera que protege contra la malaria. La inyección puede bajar el riesgo de contraer la enfermedad y el riesgo de mortalidad de la misma en un 46 por ciento, sobre todo entre la población infantil, donde el parásito es una epidemia.
Un tratamiento más simple para la Diabetes tipo 2: Tomar píldoras de manera diaria tal puede quedar como una foto del pasado para los pacientes que padecen la Diabetes de Tipo 2 si el Albiglutide, también en manos del laboratorio GSK reciba la aprobación de la FDA. Esta nueva droga que se tomará una vez a la semana, obstaculiza al receptor del Glucagon y baja la producción de glucosa del hígado. Actualmente, las drogas similares que existen en el mercado tienen que ser ingeridas dos veces al día.
Una droga más efectiva para el cáncer de mama: Actualmente las drogas Herceptin y Tykerb ya se utilizan para enfrentar el 30 por ciento de los cánceres de mama que contienen proteínas HER2, pero aún hay muchos tumores que terminan resistentes a estas drogas. El Dacomitinib es el lanzamiento para este año que promete el laboratorio Pfizer y se enfoca justamente en varias formas de las proteínas HER2, apostando a que la resistencia sea menos probable.
(Infobae)
Publicado en http://www.misionesonline.net/noticias/22/01/2014/cinco-avances-cient-ficos-que-prometen-cura-para-enfermedades-cr-nicas
Twitter busca un donante de médula para Paula
El Ministerio de Sanidad prohibe las campañas individuales de donaciones de células y tejidos humanos
Redacción
La Voz 21 de enero de 2014
Los que a lo largo de las últimas horas hayan entrado en Twitter habrán visto entre los trending topic el hashtag #UnDonanteParaPaulaYA. Impulsado por la cuenta @PaulaTeNecesita y apoyada por el cantante Abraham Mateo, ídolo entre las adolescentes españolas, esta iniciativa busca un donante de médula para Paula.
Paula Talavera, de 13 años y de Jaén, tiene un cáncer linfático. Para superarlo necesita un trasplante de médula urgente y de esta necesidad surge #UnDonanteParaPaulaYA.
Sus padres decidieron lanzarse a Internet y a las redes sociales para buscar una solución para su hija. Una página web y una cuenta en Twitter son las vías de ayuda para una niña que explica que le «encanta escuchar música y bailar, mi cantante favorito es Justin Bieber».
Desde la web, se hace un llamamiento para hacerse donante de médula y también para colaborar con una aportación económica para el tratamiento y ayuda de la familia.
La legalidad de #UnDonanteParaPaulaYA
Sin embargo, ¿esta campaña es legal? A principios de este año el Ministerio de Sanidad cambió la regulación de las campañas de promoción y publicidad de las donaciones de células y tejidos humanos. La orden SSI/2512/2013, de 18 de diciembre, evita que se puedan realizar peticiones para un paciente en particular.
El director de la Organización Nacional de Trasplantes (ONT), Rafael Matesanz, destacó que la nueva regulación sobre el procedimiento de donación de células y tejidos humanos, publicada en el BOE, refuerza el carácter «universal» y «altruista» de las donaciones. En declaraciones a EFE, Matesanz ha recordado que las campañas individuales, encaminadas a buscar un donante para un paciente concreto, están prohibidas en España desde los años noventa. Ha asegurado que no conoce ningún caso en el que, tras un llamamiento para un paciente en particular, se haya encontrado donante entre los que han respondido al anuncio; «casi todos acaban encontrando donante, pero ninguno ha sido como consecuencia de ese llamamiento», según Matesanz.
La nueva orden, por tanto, no viene a prohibir nada nuevo, sino a «encauzar» los mensajes que se lanzan a la población para que sean los «adecuados».
Campaña en change.org para eliminar la «ley Matesanz»
A raíz de la nueva regulación, en change.org se ha impulsado una campaña para que el Gobierno retire la «Ley Matesanz». Creada por Merce Lopez, esta iniciativa ya alcanza a las 13 horas las 69.203 firmas.
En esta recogida de firmas se explica que «en estas campañas, a veces creadas por familias de un enfermo que necesita un transplante de médula no piden médula ósea para una persona en concreto dadas las bajas posibilidades de encontrar a alguien compatible. Se centran en que cada vez más gente se haga las pruebas de registro como donante porque cuantos más donantes haya registrados más probabilidades tienen todos los enfermos de encontrar a alguien compatible»
No podrá buscar beneficio para personas concretas
Según la nueva ley, la promoción y publicidad de la donación u obtención de tejidos deberá, por tanto, hacerse de forma general, sin buscar beneficio para personas concretas, debiendo evitar los llamamientos colectivos para la donación en favor de un paciente concreto.
Las entidades que pretendan desarrollar actividades de promoción y publicidad de donación de células y tejidos humanos deben solicitar la autorización de la autoridad competente de la comunidad autónoma en la que vayan a desarrollar la actividad o de la Organización Nacional de Trasplantes (ONT) cuando se supere el ámbito de la comunidad. Posteriormente, la comunidad autónoma o la ONT deberán enviar una copia de las citadas solicitudes a la Secretaría de la Comisión de Trasplantes del Consejo Interterritorial del Sistema Nacional de Salud para que éste órgano colegiado emita un informe.
Publicado en http://www.lavozdegalicia.es/noticia/sociedad/2014/01/21/twitter-busca-donante-medula-paula/00031390306541861184212.htm
Estudio sobre daño renal en la diabetes gana premio Fundación-Caveme Comstat Rowland, c.a.
Los autores del trabajo ganador recibieron 1.300 unidades tributarias
Estudio sobre daño renal en la diabetes gana premio Fundación-Caveme
Comstat Rowland, c.a.
Martes, 21 de enero de 2014
Con el objetivo de promover el desarrollo científico del país, la Fundación~Caveme, condecoró a los ganadores del VI Premio a la Investigación Médica y Farmacéutica
Con motivo de promover las investigaciones científicas en el ámbito nacional, la Fundación~Caveme, hizo entrega del VI Premio Fundación Caveme a la Investigación Médica y Farmacéutica. De los trabajos que aplicaron para competir, seis cumplieron con los requisitos previstos en el Reglamento del Concurso y fueron evaluados por los miembros del Comité de Selección.
El Director Médico Científico de la Fundación~Caveme, doctor Salvatore Pluchino, comentó que en esta sexta edición del galardón participaron investigadores de diferentes institutos académicos y laboratorios de la Facultad de Farmacia y de Medicina de la Universidad Central de Venezuela (UCV). Durante el proceso de selección, se evaluaron los trabajos enmarcados en las áreas de Ciencias Farmacéuticas Básicas y Aplicadas.
Resultó ganador el trabajo investigativo titulado “Efecto protector de la raíz de Ruellia Tuberosa L. Sobre el daño renal inducido por la diabetes en modelos preclínicos útiles para el desarrollo de fitofármacos”. Fue desarrollado por un equipo multidisciplinario de investigadores que laboran en la Facultad de Farmacia de la UCV y en el Instituto Anatómico “José Izquierdo” de la Facultad de Medicina, también del citado recinto académico.
Los investigadores estudiaron cómo actúa un extracto acuoso de una raíz (Ruellia Tuberosa L.), conocida popularmente como yuquilla, sobre el daño renal producido por la diabetes. Para evaluar las acciones producidas por este extracto natural (fitofármaco), usaron el modelo experimental de la diabetes inducida en ratas, mediante la administración de una sustancia neurotóxica (estreptozotocina).
Además de la experimentación en animal entero, en el trabajo se ensayó también el extracto de la raíz sobre células cultivadas (células Vero) sometidas a altas concentraciones de glucosa, para registrar los daños que la misma produce sobre las células epiteliales renales, siendo el riñón uno de los sistemas orgánicos afectados por los cambios patológicos propios de la diabetes.
Tanto en el animal entero, así como en las células cultivadas, se evaluó la posible actividad protectora del extracto de la raíz para conocer las modificaciones de la glicemia, así como los cambios en los marcadores del daño renal, del sistema antioxidante renal, de la proliferación y de la muerte celular del epitelio renal.
Los resultados de este trabajo demostraron que el extracto de la raíz en estudio presenta actividad antioxidante y disminuye y/o revierte la alteración de los marcadores del daño renal inducido por los altos niveles de glucosa (hiperglicemia). Igualmente, el extracto protegió las células cultivadas de la toxicidad determinada por su exposición a altos niveles de glucosa, condición que es propia de la diabetes mellitus.
Todos estos hallazgos establecieron que el extracto de la raíz actúa a través de un mecanismo que involucra la disminución de la glicemia y del estrés oxidativo. Esto aporta, por primera vez, información relevante sobre los efectos farmacológicos de la especie botánica estudiadada. “Evidentemente, el potencial farmacoterapéutico del fitofármaco amerita estudios adicionales para pensar en una aplicación práctica del hallazgo de esta investigación”, agregó Pluchino.
“Se trata de un excelente trabajo que en prospectiva podría aportar recursos terapéuticos interesantes para una enfermedad que cada vez se extiende más en la población, acompañada de otras patologías cardiometabólicas que determinan una alta tasa de morbilidad y mortalidad”, afirmó el galeno.
Los autores que consignaron el trabajo ganador fueron Carlos Ciangherotti, Anita Israel, Giovannina Orsini, María Margarita Salazar-Bookaman, Lourdes Perdomo, Marco Álvarez y Ana María Maldonado. En la sede de la Cámara Venezolana del Medicamento, fueron galardonados con un premio equivalente a 1.300 unidades tributarias.
Publicado en: http://www.analitica.com/noti-tips/4547576.asp
Donantes y receptores de órganos participan en desfile de Luther King
Los Ángeles, 20 ene (EFEUSA).- Varios hispanos donantes y receptores de órganos participaron hoy en el desfile de Los Ángeles en conmemoración del Día de Martin Luther King, con el propósito de demostrar que la donación de órganos no tiene barreras raciales ni étnicas.
"Es un milagro realmente porque yo pasé un año entero en el hospital esperando un trasplante de corazón", contó a Efe Jesús Nava al explicar que hace nueve años cuando recibió su trasplante el tiempo mínimo de espera era de siete meses.
Nava recibió el corazón de Jamil Jamison, un joven afroamericano de 23 años que falleció en un accidente automovilístico. "El salvó a cuatro personas. Yo soy uno de ellas y en abril voy a cumplir nueve años de tener su corazón", explicó el receptor mexicano.
Nava recalcó que gracias al trabajo conjunto que realizan One Legacy, una organización sin ánimo de lucro encargada por designación federal de la donación de órganos en Los Ángeles y seis condados más, y la organización Done Vida California, en el registro estatal de donantes y tejidos, "el tiempo de espera se ha reducido a tres o cuatro semanas porque hay mucha más gente registrada".
Otra hispana que participó hoy en el desfile en el autobús de Done Vida California, fue Martina Roldán, cuyo hijo, Yefryn Roldán, murió inesperadamente a los 17 años de un paro cardíaco sin haber sido diagnosticado de ninguna enfermedad relacionada.
"Donamos todos sus tejidos y eso benefició a 40 personas", dijo a Efe Martina, al asegurar que se siente "muy orgullosa de mi hijo y muy feliz por haber ayudado a tantas personas".
Hernán Aispuro Pérez tenía seis años cuando sufrió un accidente en la nieve en las montañas de San Bernardino al norte de Los Ángeles.
"Su cabeza golpeó contra un árbol, lo trasladaron en helicóptero al hospital de Pasadena y los doctores hicieron todo por salvar su vida pero no fue posible, el golpe fue muy fuerte", relató a Efe, Eva Pérez, madre del niño.
La madre mexicana explicó que nunca había oído hablar de la donación de órganos y que cuando le dijeron que el niño había fallecido clínicamente y que si quería donar sus órganos, no lo dudó.
"Sólo dije '¿Dónde tengo que firmar?' pues sólo sabía que él iba a seguir viviendo en otras personas", agregó la madre de Hernán, quien cumpliría 15 años el 14 de febrero. Los órganos de su hijo salvaron la vida a cuatro personas.
En las conferencias que dicta con frecuencia sobre donación de órganos, a Nava le gusta destacar que él está vivo gracias al corazón de un joven afroamericano y que "por dentro todos somos iguales". EFEUSA
Imagen: http://www.kenner.la.us/59/MLKflyer_1-20-2014.jpg
Publicado en: http://latino.foxnews.com/latino/espanol/2014/01/20/donantes-y-receptores-de-organos-participan-en-desfile-de-luther-king/
"Es un milagro realmente porque yo pasé un año entero en el hospital esperando un trasplante de corazón", contó a Efe Jesús Nava al explicar que hace nueve años cuando recibió su trasplante el tiempo mínimo de espera era de siete meses.
Nava recibió el corazón de Jamil Jamison, un joven afroamericano de 23 años que falleció en un accidente automovilístico. "El salvó a cuatro personas. Yo soy uno de ellas y en abril voy a cumplir nueve años de tener su corazón", explicó el receptor mexicano.
Nava recalcó que gracias al trabajo conjunto que realizan One Legacy, una organización sin ánimo de lucro encargada por designación federal de la donación de órganos en Los Ángeles y seis condados más, y la organización Done Vida California, en el registro estatal de donantes y tejidos, "el tiempo de espera se ha reducido a tres o cuatro semanas porque hay mucha más gente registrada".
Otra hispana que participó hoy en el desfile en el autobús de Done Vida California, fue Martina Roldán, cuyo hijo, Yefryn Roldán, murió inesperadamente a los 17 años de un paro cardíaco sin haber sido diagnosticado de ninguna enfermedad relacionada.
"Donamos todos sus tejidos y eso benefició a 40 personas", dijo a Efe Martina, al asegurar que se siente "muy orgullosa de mi hijo y muy feliz por haber ayudado a tantas personas".
Hernán Aispuro Pérez tenía seis años cuando sufrió un accidente en la nieve en las montañas de San Bernardino al norte de Los Ángeles.
"Su cabeza golpeó contra un árbol, lo trasladaron en helicóptero al hospital de Pasadena y los doctores hicieron todo por salvar su vida pero no fue posible, el golpe fue muy fuerte", relató a Efe, Eva Pérez, madre del niño.
La madre mexicana explicó que nunca había oído hablar de la donación de órganos y que cuando le dijeron que el niño había fallecido clínicamente y que si quería donar sus órganos, no lo dudó.
"Sólo dije '¿Dónde tengo que firmar?' pues sólo sabía que él iba a seguir viviendo en otras personas", agregó la madre de Hernán, quien cumpliría 15 años el 14 de febrero. Los órganos de su hijo salvaron la vida a cuatro personas.
En las conferencias que dicta con frecuencia sobre donación de órganos, a Nava le gusta destacar que él está vivo gracias al corazón de un joven afroamericano y que "por dentro todos somos iguales". EFEUSA
Imagen: http://www.kenner.la.us/59/MLKflyer_1-20-2014.jpg
Publicado en: http://latino.foxnews.com/latino/espanol/2014/01/20/donantes-y-receptores-de-organos-participan-en-desfile-de-luther-king/
Picolinato de Cromo, Biotina y diabetes tipo II
Picolinato de Cromo, Biotina y diabetes tipo II
ene 19, 2014
El Cromo es un mineral esencial el cual es requerido por el cuerpo humano para el metabolismo de los hidratos de carbono y las grasas. El cuerpo no es capaz de producir cromo, por lo que debe ser introducido a través de la alimentación. Un consumo alto de azúcar reduce las reservas de cromo en el cuerpo. Estas reservas de cromo también se reducen con el paso de los años. Los alimentos en los que podemos encontrar cromo son: carnes, almejas, champiñón y brócoli.
El Picolinato de cromo es una buena fuente de cromo ya que se absorbe y se utiliza bien por el cuerpo. Se ha visto que con una suplementación de 200 a 1000 mg/día se mejora la sensibilidad a la insulina, la tolerancia a la glucosa y los niveles de insulina en sangre.
Por otro lado, la biotina es una vitamina del grupo B, la cual es necesaria para el metabolismo y crecimiento en humanos, particularmente para la producción de ácidos grasos, anticuepos y enzimas digestivas y en el metabolismo celular. La biotina estimula la actividad glucosinada del hígado, aumentando la producción de insulina y por tanto la captación de glucosa por las células musculares; esto es muy importante para personas con diabetes. Los alimentos en los que se puede encontrar biotina son: carnes, yema de huevo y granos enteros.
Numerosos estudios son los que concluyen la eficacia del picolinato de cromo junto con la biotina en la mejora del metabolismo lipídico, sensibilidad a la insulina y a la utilización de glucosa en sangre.
Imagen 1: http://botanical-online.com/fotos/plantasmedicinales/biotina-vitamina-H-propiedades.jpg
Imagen 2: https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEihIQaC5GpYK1OPWy_F9wunE7o-wY-Lt9SsK-LrPeN1HO9ZjFDNt51bumoTbj5o-QL29mFtg3YtS6qgPcdAvaTTzhRfCx8P7RUjVYmUQ-hWpPBlsg0NEvvZciwTII1cqdINbmHnqxELZ8E/s1600/CROMO0.jpg
Publicado en http://entrenandotualimentacion.es/2014/01/19/picolinato-de-cromo-biotina-y-diabetes-tipo-ii/
La autora de este blog no se responsabiliza de los contenidos que se vierten en las publicaciones aquí reflejadas.
Recordad que no hay que automedicarse nunca.
Que todo lo que tomemos los diabéticos ha de ser con el visto bueno de nuestros médicos.
Que todos los productos a los que se les atribuyen cualidades curativas (sean en forma de infusiones, o comprimidos de cualquier sustancia, por inocua que nos parezca) pueden ocasionarnos perjuicios en nuestra salud.
Beatriz González Villegas.
Instituto de Nanociencia y Nanotecnología corona la UAB como polo científico
lainformacion.com
lunes, 20/01/14 - 20:01
El Instituto Catalán de Nanociencia y Nanotecnología inaugurado hoy en la UAB cuenta con 40 laboratorios en los que se abordan investigaciones sobre temas como la diabetes o el ictus, y otras de pinturas antihongos o suavizantes que liberan perfume durante un día.
Cerdanyola del Vallès (Barcelona), 20 ene.- El Instituto Catalán de Nanociencia y Nanotecnología inaugurado hoy en la UAB cuenta con 40 laboratorios en los que se abordan investigaciones sobre temas como la diabetes o el ictus, y otras de pinturas antihongos o suavizantes que liberan perfume durante un día.
La inauguración del Instituto Catalán de Nanociència i Nanotecnologia (ICN2) corona el campus de la Universidad Autónoma de Barcelona (UAB) en el terreno de la investigación científica y tecnológica en este ámbito.
El centro, situado en el campus universitario, es el resultado de la colaboración entre el Consejo Superior de Investigaciones Científicas (CSIC), la Generalitat de Catalunya y la UAB, que acordaron unificar sus iniciativas en nanociencia para reforzar la investigación y la transferencia de conocimiento en este ámbito, y ha supuesto una inversión de más de 30 millones de euros.
Según fuentes del ICN2, la inversión realizada por el CSIC es de aproximadamente unos 16 millones de euros en la construcción del edificio y la habilitación del espacio, a los que cabe sumar otros 15 millones de euros que ha aportado la Generalitat para dotar el equipamiento del instrumental necesario, mientras que la UAB ha cedido los terrenos en su campus de Bellaterra.
El centro cuenta con un total de 40 laboratorios que permitirán desarrollar líneas de investigación centradas en el estudio de las nuevas propiedades de la materia que surgen a escala nanométrica.
Dichas investigaciones abren la puerta a desarrollar multitud de posibles aplicaciones en productos de consumo, dispositivos y procesos de carácter industrial que mejoran el día a día de la gente.
Entre los proyectos que se están desarrollando en las instalaciones destacan los centrados en la investigación de la diabetes o el ictus, pero también en la elaboración de pinturas antihongos o suavizantes que liberan perfume a lo largo de todo el día.
La inauguración ha contado con la presencia del conseller de Economia y Conocimiento de la Genrealitat, Andreu Mas-Colell; la secretaria de Estado de Investigación, Desarrollo e Innovación, Carmen Vela; el presidente del CSIC, Emilio Lora-Tamayo; el rector de la UAB, Ferran Sancho, y el director del ICN2, Pablo Ordejón.
El centro se ubica en una zona con un especial atractivo para desarrollar proyectos de investigación, con presencia de los múltiples centros del campus vallesano y a la vez cercano a otros equipamientos como el Sincrotrón Alba.
"Su ubicación es uno de los principales activos del ICN2, con el Parque de Investigación, el Sincrotrón y centros como Matgas, lo que convierte Bellaterra en un polo de excelencia", señala el director del centro, Pablo Ordejón.
"Nuestra apuesta por la nanotecnología en el campus de la UAB se traduce en la presencia de un millar de investigadores", ha señalado a su vez el presidente del CSIC, Emilio Lora-Tamayo, que ha señalado que la mitad de dichos investigadores proceden del extranjero, concretamente de una veintena de países distintos.
En este sentido, ha asegurado que gran parte de la actividad que se lleva a cabo en el centro está empeñada en aspectos relacionados con la tecnologías de la comunicación, la conversión y el almacenamiento de la energía, y en aspectos vinculados con la medicina, la salud y el medio ambiente.
La secretaria de Estado de Investigación, Desarrollo e Innovación, Carmen Vela, ha señalado que "no es casualidad que se haya invertido en una comunidad autónoma puntera y líder en excelencia científica", y ha destacado la importante colaboración entre los gobiernos catalán y español en materia de investigación científica y tecnológica.
El conseller Mas-Colell ha asegurado que inversiones de este tipo son esenciales para conseguir ganar terreno en tiempos complicados, lo que reforzará la posición de partida una vez se supere la crisis.
"Cuando estemos en una situación de salida de la crisis debemos tener unas instituciones fuertes, preparadas, que hayan sabido superar la situación económica difícil y que tengan todo un futuro por delante", señala Mas-Colell.
Imagen: http://www.ub.edu/web/ub/galeries/imatges/recerca/instituts/in2ub.gif_1809510681.gif
Publicado en: http://noticias.lainformacion.com/ciencia-y-tecnologia/ciencias-aplicadas/instituto-de-nanociencia-y-nanotecnologia-corona-la-uab-como-polo-cientifico_qNfKg6f9qjyyJrhVzWOf37/
Control de azúcar en sangre mediante nanopartículas y ultrasonido
Lunes, 20 enero 2014
Una nueva técnica basada en la nanotecnología y diseñada para regular el azúcar en sangre en diabéticos, podría ofrecer a los pacientes la posibilidad de aplicar insulina de un modo menos doloroso, usando un pequeño dispositivo que emplea ultrasonido. Esto permitiría incrementar los días entre las inyecciones, a diferencia de la situación actual común en la que hay que recurrir a las agujas para administrar insulina con mayor frecuencia.
La nueva técnica ha sido desarrollada por el equipo de Zhen Gu, profesor en un programa de ingeniería biomédica, que mantienen la Universidad Estatal de Carolina del Norte en Raleigh y la Universidad de Carolina del Norte en Chapel Hill, ambas instituciones en Estados Unidos.
Esta técnica consiste en inyectar nanopartículas biocompatibles y biodegradables, llenas de insulina, en la piel del paciente.
Cada una de esas nanopartículas tiene una carga eléctrica, positiva cuando es revestida con chitosán (un material biocompatible conocido también como quitosana y que se obtiene a menudo a partir del procesamiento de caparazones de algunos crustáceos), o negativa al recubrirse con alginato (un material biocompatible que se encuentra normalmente en las algas marinas).
Cuando las soluciones de ambos tipos de nanopartículas recubiertas son mezcladas, la atracción entre carga positiva y negativa por la fuerza electroestática hace que las nanopartículas conformen una "nanorred".
Las nanopartículas son también porosas. Una vez dentro del cuerpo, dichas nanopartículas comienzan a liberar insulina. Pero la mayor parte de la insulina no se dispersa lejos sino que queda retenida en una especie de depósito virtual dentro de una capa subcutánea de la piel, mediante la fuerza electrostática de la nanorred. De este modo, a efectos prácticos se crea una dosis de insulina que simplemente se encuentra a la espera de ser liberada dentro del torrente sanguíneo.
Cuando un paciente tiene diabetes tipo I, o una fase avanzada de la diabetes tipo II, su cuerpo necesita insulina adicional, una hormona que transporta glucosa (o azúcar en sangre como se conoce popularmente) desde el torrente sanguíneo a las células del cuerpo. Estos pacientes deben inyectarse insulina a medida que la necesitan para asegurarse de que sus niveles de azúcar en sangre estén dentro de un rango normal. Sin embargo, estas inyecciones pueden ser dolorosas.
Usando la nueva tecnología desarrollada por el equipo de Gu, un paciente con diabetes no tiene que inyectarse una dosis de insulina con mucha frecuencia, ya que en la mayor parte de las ocasiones la insulina necesaria ya está "preinyectada" por así decirlo, almacenada en el depósito subcutáneo, y tan solo se requiere que el paciente utilice un dispositivo pequeño y portátil para aplicarse ondas de ultrasonido enfocadas al sitio donde está la nanorred y liberar de este modo la insulina necesaria dentro del torrente sanguíneo sin el dolor de un pinchazo.
Cuando el ultrasonido es interrumpido, la fuerza electrostática se restituye y atrae de nuevo a las nanopartículas para conformar otra vez la nanorred. Las nanopartículas luego liberan más insulina, la cual queda retenida dentro del depósito virtual, hasta que la siguiente aplicación de ultrasonido hace pasar a esa dosis al torrente sanguíneo, reiniciándose el ciclo otra vez.
Cuando la insulina de las nanopartículas se agota, se debe inyectar una nueva nanorred. La nanorred anterior se disuelve y es absorbida completamente por el cuerpo en unas pocas semanas.
El equipo de Gu y Jin Di puso a prueba el concepto en ratones de laboratorio con diabetes tipo I, y se ha comprobado que esta técnica permite una liberación lo bastante rápida y oportuna de insulina en el torrente sanguíneo, y que las nanorredes pueden contener suficiente insulina para regular los niveles de glucosa en sangre durante un periodo de hasta 10 días.
En el trabajo de investigación y desarrollo también han intervenido Jennifer Price del citado programa conjunto de las dos universidades de Carolina del Norte, Xiaoning Jiang y Yun Jing de la Universidad Estatal de Carolina del Norte, así como Xiao Gu de la Universidad de Yangzhou en China.
Publicado en: http://noticiasdelaciencia.com/not/9340/control_de_azucar_en_sangre_mediante_nanoparticulas_y_ultrasonido/
Una nueva técnica basada en la nanotecnología y diseñada para regular el azúcar en sangre en diabéticos, podría ofrecer a los pacientes la posibilidad de aplicar insulina de un modo menos doloroso, usando un pequeño dispositivo que emplea ultrasonido. Esto permitiría incrementar los días entre las inyecciones, a diferencia de la situación actual común en la que hay que recurrir a las agujas para administrar insulina con mayor frecuencia.
La nueva técnica ha sido desarrollada por el equipo de Zhen Gu, profesor en un programa de ingeniería biomédica, que mantienen la Universidad Estatal de Carolina del Norte en Raleigh y la Universidad de Carolina del Norte en Chapel Hill, ambas instituciones en Estados Unidos.
Esta técnica consiste en inyectar nanopartículas biocompatibles y biodegradables, llenas de insulina, en la piel del paciente.
Cada una de esas nanopartículas tiene una carga eléctrica, positiva cuando es revestida con chitosán (un material biocompatible conocido también como quitosana y que se obtiene a menudo a partir del procesamiento de caparazones de algunos crustáceos), o negativa al recubrirse con alginato (un material biocompatible que se encuentra normalmente en las algas marinas).
Cuando las soluciones de ambos tipos de nanopartículas recubiertas son mezcladas, la atracción entre carga positiva y negativa por la fuerza electroestática hace que las nanopartículas conformen una "nanorred".
Las nanopartículas son también porosas. Una vez dentro del cuerpo, dichas nanopartículas comienzan a liberar insulina. Pero la mayor parte de la insulina no se dispersa lejos sino que queda retenida en una especie de depósito virtual dentro de una capa subcutánea de la piel, mediante la fuerza electrostática de la nanorred. De este modo, a efectos prácticos se crea una dosis de insulina que simplemente se encuentra a la espera de ser liberada dentro del torrente sanguíneo.
Cuando un paciente tiene diabetes tipo I, o una fase avanzada de la diabetes tipo II, su cuerpo necesita insulina adicional, una hormona que transporta glucosa (o azúcar en sangre como se conoce popularmente) desde el torrente sanguíneo a las células del cuerpo. Estos pacientes deben inyectarse insulina a medida que la necesitan para asegurarse de que sus niveles de azúcar en sangre estén dentro de un rango normal. Sin embargo, estas inyecciones pueden ser dolorosas.
Usando la nueva tecnología desarrollada por el equipo de Gu, un paciente con diabetes no tiene que inyectarse una dosis de insulina con mucha frecuencia, ya que en la mayor parte de las ocasiones la insulina necesaria ya está "preinyectada" por así decirlo, almacenada en el depósito subcutáneo, y tan solo se requiere que el paciente utilice un dispositivo pequeño y portátil para aplicarse ondas de ultrasonido enfocadas al sitio donde está la nanorred y liberar de este modo la insulina necesaria dentro del torrente sanguíneo sin el dolor de un pinchazo.
Cuando el ultrasonido es interrumpido, la fuerza electrostática se restituye y atrae de nuevo a las nanopartículas para conformar otra vez la nanorred. Las nanopartículas luego liberan más insulina, la cual queda retenida dentro del depósito virtual, hasta que la siguiente aplicación de ultrasonido hace pasar a esa dosis al torrente sanguíneo, reiniciándose el ciclo otra vez.
Cuando la insulina de las nanopartículas se agota, se debe inyectar una nueva nanorred. La nanorred anterior se disuelve y es absorbida completamente por el cuerpo en unas pocas semanas.
El equipo de Gu y Jin Di puso a prueba el concepto en ratones de laboratorio con diabetes tipo I, y se ha comprobado que esta técnica permite una liberación lo bastante rápida y oportuna de insulina en el torrente sanguíneo, y que las nanorredes pueden contener suficiente insulina para regular los niveles de glucosa en sangre durante un periodo de hasta 10 días.
En el trabajo de investigación y desarrollo también han intervenido Jennifer Price del citado programa conjunto de las dos universidades de Carolina del Norte, Xiaoning Jiang y Yun Jing de la Universidad Estatal de Carolina del Norte, así como Xiao Gu de la Universidad de Yangzhou en China.
Publicado en: http://noticiasdelaciencia.com/not/9340/control_de_azucar_en_sangre_mediante_nanoparticulas_y_ultrasonido/