|
| Imagen |
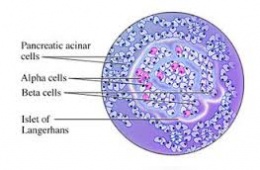
La diabetes tipo 1, o diabetes juvenil, se caracteriza por una falta de producción de insulina. La diabetes tipo 2 es causada por el uso ineficaz de la insulina, a menudo como resultado de exceso de peso corporal y la inactividad física.
Si no se trata, ya sea en forma de la diabetes puede conducir a la enfermedad cardiovascular ceguera e insuficiencia renal. Actualmente, se puede tratar con inyecciones de insulina, pero no hay cura.
Si no se trata, ya sea en forma de la diabetes puede conducir a la enfermedad cardiovascular ceguera e insuficiencia renal. Actualmente, se puede tratar con inyecciones de insulina, pero no hay cura.
A pesar de su pequeño tamaño, Israel es un jugador importante en la investigación de la diabetes, y los científicos buscan formas de ofrecer una mejor prevención, el tratamiento, y en última instancia una cura para esta enfermedad galopante a nivel mundial. Les ofrecemos los 10 mejores proyectos en el campo.
1. Páncreas artificial
Las personas que tienen diabetes deben controlar su nivel de azúcar en la sangre cada pocas horas durante el día y la noche, para determinar el momento y la cantidad de insulina que se necesita para mantener el equilibrio. Un páncreas artificial nuevo desarrollado en el Centro Médico Infantil Schneider en Tel Aviv podría hacer esta tarea automática.
El primer sistema de diabetes para uso en el hogar, el MD-Logic combina un sensor de glucosa fuera de la plataforma y una bomba de insulina, conectada a un ordenador que programa la información y establece la cantidad de insulina que debe liberarse. Asimismo, transmite una alerta si hay un problema. Hasta el momento, el dispositivo de software fue probado con éxito en los niños de Israel, Eslovenia y Alemania.
2. DiaPep 277
El estudio más grande y más avanzado jamás sobre pacientes diabéticos Tipo 1, en Israel, Canadá, Estados Unidos y una docena de países europeos, se centra en una alternativa de insulina desarrollada por la empresa israelí Andrómeda Biotech.
El DiaPep277, péptido sintético, parece detener la progresión de esta forma de la enfermedad, en la que una respuesta inmune en realidad mata las células productoras de insulina beta en el páncreas.
Si el péptido modula con éxito el sistema inmune, podría ser administrada a pacientes en una etapa temprana de la enfermedad con el fin de preservar todavía el funcionamiento de las células beta. Los resultados finales clínicos se esperan para 2014.
El CEO de Andrómeda, Dr. Shlomo Dagan a la derecha, con el inventor de 277 DiaPep, el Profesor Irun Cohen.
3. Estimulador gástrico
DIAMOND, realizado por la compañía médica israelí MetaCure, es un estimulador gástrico implantable con electrodos colocados en los músculos exteriores del estómago. Su propósito original era tratar la obesidad mediante la mejora de las contracciones musculares del estómago para una mayor sensación de saciedad, y para estimular la liberación de hormonas que influyen en el hambre, la saciedad y la absorción del metabolismo de los nutrientes.
Pero sus desarrolladores descubrieron que en los cientos de personas en todo el mundo implantados con DIAMOND, el dispositivo también controla eficazmente los niveles de glucosa en la sangre, así como, o mejor que la insulina sintética y otros medicamentos para la diabetes. También ayudó a mejorar las condiciones asociadas con la diabetes, tales como la presión arterial alta, el colesterol y los triglicéridos.
4. Teléfono inteligente Médico
1. Páncreas artificial
Las personas que tienen diabetes deben controlar su nivel de azúcar en la sangre cada pocas horas durante el día y la noche, para determinar el momento y la cantidad de insulina que se necesita para mantener el equilibrio. Un páncreas artificial nuevo desarrollado en el Centro Médico Infantil Schneider en Tel Aviv podría hacer esta tarea automática.
El primer sistema de diabetes para uso en el hogar, el MD-Logic combina un sensor de glucosa fuera de la plataforma y una bomba de insulina, conectada a un ordenador que programa la información y establece la cantidad de insulina que debe liberarse. Asimismo, transmite una alerta si hay un problema. Hasta el momento, el dispositivo de software fue probado con éxito en los niños de Israel, Eslovenia y Alemania.
2. DiaPep 277
El estudio más grande y más avanzado jamás sobre pacientes diabéticos Tipo 1, en Israel, Canadá, Estados Unidos y una docena de países europeos, se centra en una alternativa de insulina desarrollada por la empresa israelí Andrómeda Biotech.
El DiaPep277, péptido sintético, parece detener la progresión de esta forma de la enfermedad, en la que una respuesta inmune en realidad mata las células productoras de insulina beta en el páncreas.
Si el péptido modula con éxito el sistema inmune, podría ser administrada a pacientes en una etapa temprana de la enfermedad con el fin de preservar todavía el funcionamiento de las células beta. Los resultados finales clínicos se esperan para 2014.
El CEO de Andrómeda, Dr. Shlomo Dagan a la derecha, con el inventor de 277 DiaPep, el Profesor Irun Cohen.
3. Estimulador gástrico
DIAMOND, realizado por la compañía médica israelí MetaCure, es un estimulador gástrico implantable con electrodos colocados en los músculos exteriores del estómago. Su propósito original era tratar la obesidad mediante la mejora de las contracciones musculares del estómago para una mayor sensación de saciedad, y para estimular la liberación de hormonas que influyen en el hambre, la saciedad y la absorción del metabolismo de los nutrientes.
Pero sus desarrolladores descubrieron que en los cientos de personas en todo el mundo implantados con DIAMOND, el dispositivo también controla eficazmente los niveles de glucosa en la sangre, así como, o mejor que la insulina sintética y otros medicamentos para la diabetes. También ayudó a mejorar las condiciones asociadas con la diabetes, tales como la presión arterial alta, el colesterol y los triglicéridos.
 |
| Diamond Metacure: What is the DIAMOND System? |
LifeWatch V, el primer smartphone médico del mundo, es un teléfono basado en Android con sensores integrados para analizar todo, desde los niveles de glucosa en la sangre, como el porcentaje de grasa corporal. Las tiras de prueba para medir la Glucosa en la sangre se pueden insertar en un portal en acero inoxidable del marco del teléfono, y los resultados son enviados automáticamente y de forma segura a un servidor remoto para su análisis por algoritmos desarrollados por la compañía. Los resultados y los datos de tendencia son rápidamente compartidos con el usuario y / o un padre o proveedor de atención médica a través de correo electrónico o mensaje de texto.
Ahora, en el proceso de aprobaciones regulatorias en Israel, Europa y Estados Unidos, LifeWatch V fue diseñado por Tecnologías LifeWatch para ser fácil de usar para cualquier persona desde niños hasta mayores. Los pacientes jóvenes con diabetes son un grupo objetivo central ya que el dispositivo ayudará a los padres a supervisar las pruebas de sus hijos todos los días y el tratamiento mientras están en la escuela.
5. Trasplantar células productoras de insulina
Uno de los enfoques prometedores en el tratamiento de la diabetes tipo 1 es trasplantar células sanas productoras de insulina en el páncreas. Una nueva técnica desarrollada por la Profesora Smadar Cohen de la Universidad Ben-Gurión, aumenta la supervivencia y la eficacia de estas células trasplantadas.
Su enfoque de avance, actualmente está siendo probado en ratones diabéticos, implica rodear a las células trasplantadas con un entramado tridimensional que alimenta a los vasos sanguíneos. El tejido de ingeniería biológica secreta las hormonas de crecimiento y ayuda a las células a comunicarse entre sí.
6. Enzima sensible a la glucosa
Investigadores de la Universidad Hebrea y el Centro Médico Universitario Hadassah de Jerusalém han identificado la enzima sensible a la glucosa en el cuerpo que provoca la producción de insulina que producen las células beta en el páncreas como el aumento de azucar en sangre.
Ahora, en el proceso de aprobaciones regulatorias en Israel, Europa y Estados Unidos, LifeWatch V fue diseñado por Tecnologías LifeWatch para ser fácil de usar para cualquier persona desde niños hasta mayores. Los pacientes jóvenes con diabetes son un grupo objetivo central ya que el dispositivo ayudará a los padres a supervisar las pruebas de sus hijos todos los días y el tratamiento mientras están en la escuela.
5. Trasplantar células productoras de insulina
Uno de los enfoques prometedores en el tratamiento de la diabetes tipo 1 es trasplantar células sanas productoras de insulina en el páncreas. Una nueva técnica desarrollada por la Profesora Smadar Cohen de la Universidad Ben-Gurión, aumenta la supervivencia y la eficacia de estas células trasplantadas.
Su enfoque de avance, actualmente está siendo probado en ratones diabéticos, implica rodear a las células trasplantadas con un entramado tridimensional que alimenta a los vasos sanguíneos. El tejido de ingeniería biológica secreta las hormonas de crecimiento y ayuda a las células a comunicarse entre sí.
6. Enzima sensible a la glucosa
Investigadores de la Universidad Hebrea y el Centro Médico Universitario Hadassah de Jerusalém han identificado la enzima sensible a la glucosa en el cuerpo que provoca la producción de insulina que producen las células beta en el páncreas como el aumento de azucar en sangre.
El pionero de varios años de estudio, financiado con el apoyo de la Fundación de Investigación de Diabetes Juvenil y reportado en la revista Cell Metabolism, podría conducir a formas de restaurar o aumentar la función de las células beta en personas con diabetes tipo 1.
7. Predicción de riesgo para prevenir la diabetes
Un estudio que involucró a 37.000 adolescentes israelíes durante un período de 17 años encontró que un elevado índice de masa corporal (IMC), incluso en el rango normal, en la adolescencia y en la edad adulta está independientemente asociado con el riesgo de diabetes y enfermedades coronarias. Durante el período de estudio, 1,173 nuevos casos de diabetes Tipo 2 fueron diagnosticados en el grupo de prueba.
Otro estudio israelí que abarcó 677 personas, en su mayoría hombres trabajadores israelíes de mediana edad, mostró que las personas que sufren desgastes emocionales relacionados con sus trabajos, pueden ser propensos a desarrollar diabetes tipo 2 como resultado del estrés causado por el agotamiento emocional y la fatiga física y el cansancio cognitivo.
Un tercer estudio, con la participación 185.000 mujeres embarazadas, estadísticamente demostradó por primera vez que la prueba común que se utiliza para detectar la diabetes gestacional temporal en las mujeres y sus hijos también predice con exactitud casos de diabetes tipo 2 más adelante en la edad adulta.
8. Investigadores israelíes diabetes buscar una cura
Cinco expertos israelíes en inmunología, biólogos celulares y expertos en células beta han tenido una subvención de hasta $ 130.000 por año durante tres años para la investigación de curas para la diabetes Tipo 1, gracias a un programa conjunto de la Fundación de Investigación de Diabetes Juvenil y la Fundación de Ciencia de Israel, fundada por el gobierno.
Los proyectos financiados incluyen el método de inducir la producción de células productoras de insulina beta del Dr. Benjamin Glaser; el desarrollo de herramientas terapéuticas para crear células beta funcionales de Michael Walker y Yoav Soen; la investigación de Yehiel Zick para comprender mejor los mecanismos detrás de un gen que protege células beta pancreáticas de su destrucción; el desarrollo de Ofer Mandelboim y Ángel Porgador de un anticuerpo para bloquear un receptor utilizado por "células asesinas" del sistema inmune para destruir las células beta en el páncreas; y el establecimiento Yoram Reiter de la fundación de un enfoque basado en anticuerpos inmunoterapéuticos para prevenir y tratar la enfermedad.
9. El Mar Muerto
El Mar Muerto, rico en minerales ha sido conocido como un tratamiento natural para la piel, enfermedades reumáticas y respiratorias. De acuerdo con un estudio realizado por investigadores de las ciencias de la salud en la Universidad Ben-Gurion del Negev y el Centro Médico Soroka en Beersheva, las aguas saladas también ayudan a reducir los niveles de glucosa en la sangre y podrían mejorar las condiciones médicas de los diabéticos.
En el estudio descrito en “Israel Medical Association Journal” del verano pasado participaron 14 personas entre las edades de 18 y 65 años que han sufrido de diabetes tipo 2 por menos de 20 años. Después de sumergirse en una piscina llena de agua del Mar Muerto durante 20 minutos, hubo una disminución considerable – hasta el 13 por ciento en algunos casos – en los niveles de glucosa en sangre. Todavía es un poco pronto para sacar conclusiones, pero pruebas posteriores determinarán si un día una inmersión en el Mar Muerto podría ser prescrita como una forma de disminuir la dosis de insulina necesaria.
10. Suplemento Cítrico para neutralizar azúcar
Un equipo de la Universidad Hebrea y la Universidad de Harvard está trabajando en la extracción de la naringenina, un compuesto del pomelo, y el uso de la nanotecnología para convertirlo en un producto que pueda ser rociado en los alimentos para cambiar la forma en que el cuerpo procesa los materiales grasos y azucarados.
El suplemento dietario podría tener implicaciones importantes para el mercado de las drogas, particularmente en relación a la diabetes y la obesidad. Ordinariamente, la absorción de grasa y azúcar de la molécula de naringenina es bastante lenta, por lo que para mejorar la capacidad de absorción, los investigadores diseñaron una forma de naringenina que incluye un anillo extra de azúcar unido a la molécula.
La Universidad de Harvard y Yissum, el brazo de transferencia de tecnología de la Universidad Hebrea, están trabajando para la comercialización de la sustancia.
Publicado en http://www.unidosxisrael.org/israel-top-10-de-avances-sobre-diabetes/