 |
| Imagen |
Grupo de Trabajo en Diabetes Monogénica de la SED
1.- ¿Qué es la diabetes tipo MODY?
Es un tipo poco frecuente de diabetes. Se calcula que 1 de cada 100 personas
diabéticas la tienen.
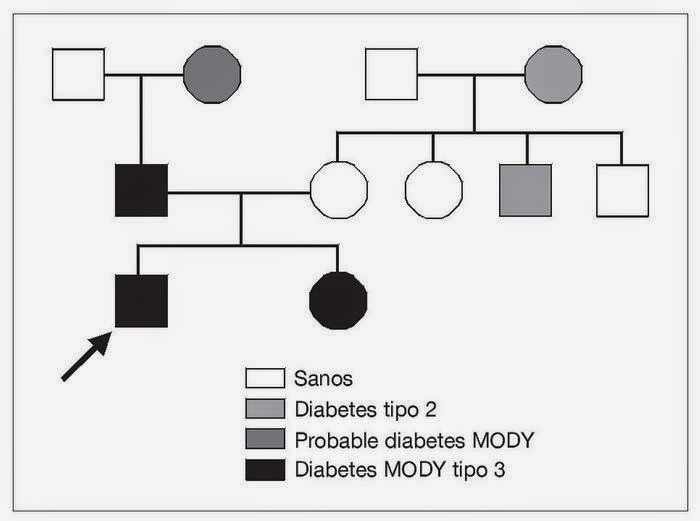
Se debe a un problema genético de herencia dominante, es decir, que se transmite fuertemente de padres a hijos. Una persona con diabetes MODY la transmitirá aproximadamente a la mitad de sus hijos.
Para diagnosticarla es un requisito indispensable que el padre o la madre tengan diabetes, aunque sea muy leve. Son familias en las que hay padres, hijos, abuelos y primos con diabetes.
Suele diagnosticarse en la infancia o juventud, y no necesita insulina, al menos durante algunos años.
 |
| Imagen |
2.- ¿Cuántos tipos de diabetes MODY hay?
Se conocen 6 tipos diferentes, pero los más comunes son el MODY 2 y el MODY 3:
Características del MODY 2:
- Se suele diagnosticar en la infancia, aunque hay muchos adultos que la tienen y no lo saben.
- Los niveles de glucosa no son muy altos (menos de 160 mg/dl), y no necesitan normalmente ningún tipo de tratamiento.
- Al contrario que los otros tipos de diabetes no produce con el tiempo daño en la retina, riñones, corazón etc.
- Las mujeres con este tipo de diabetes pueden detectarse por primera vez en el embarazo, al hacerse la curva de glucosa. Después del embarazo suelen mantener la glucosa alta.
Se suele diagnosticar entre los 14 y los 30 años.
Es una enfermedad progresiva: al principio se trata con dieta, pero con los años se necesitarán pastillas antidiabéticas e incluso insulina. Últimamente se ha descubierto que es una diabetes que responde muy bien a un tipo de
antidiabéticos, incluso en algunos casos en los que el paciente lleve años
tratados con insulina.
 |
| Imagen |
Publicado en http://www.sediabetes.org/gestor/upload/pdf%20dkv/Diabetes%20mody.pdf
